रक्तशर्कराल्पता
This article needs additional citations for verification. (August 2009) |
| Hypoglycemia वर्गीकरण व बाहरी संसाधन | |
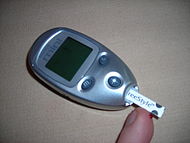
| Glucose meter | |
| आईसीडी-१० | E16.0-E16.2 |
| आईसीडी-९ | 250.8, 251.0, 251.1, 251.2, 270.3, 775.6, 962.3 |
| रोग डाटाबेस | 6431 |
| मेडलाइन+ | 000386 |
| ई-मेडिसिन | emerg/272 साँचा:eMedicine2 साँचा:eMedicine2 साँचा:eMedicine2 |
| एमईएसएच | D007003 |
रक्तशर्कराल्पता या हाइपोग्लाइसेमिया सामान्य से नीचे स्तर में रक्त-शर्करा की बनने की अवस्था के लिए चिकित्सकीय शब्दावली है।[१] शब्दावली का शाब्दिक अर्थ है, "अन्तः रक्त शर्करा" (ग्रीक में, हाइपो-, ग्लिकिस, हेमिया). यह कई प्रकार के लक्षण और प्रभाव पैदा कर सकता है किन्तु समस्या तब पैदा होती है जब मस्तिष्क को अपर्याप्त ग्लूकोज़ (शर्करा) की आपूर्ति होने लगती है, जिसके फलस्वरूप मस्तिष्क की क्रियाशीलता में विकृति अथवा क्षति (तंत्रिकीय शर्कराल्पता) (न्यूरोग्लाइकोपिनिया) पैदा हो जाती है। मोटे तौर पर इसके प्रभाव "घबराहट महसूस" करने से लेकर दौरे पड़ने, बेहोशी तथा (कभी-कभी) स्थायी तौर पर दिमागी क्षति अथवा मृत्यु तक भी दूरगामी हो सकते हैं।
सबसे आम तौर पर मधुमेह के इंसुलिन अथवा खानेवाली दवाओं के जटिल उपचार के कारण भी रक्तशर्कराल्पता पैदा हो सकती है। रक्तशर्कराल्पता कम गैर मधुमेह व्यक्तियों में आम है, लेकिन किसी भी उम्र में कई कारणों से हो सकती हैं। इन कारणों में, शारीर में अत्यधिक मात्रा में इन्सुलिन का उत्पन्न होना, जन्मजात त्रुटियां, औषधियों और विष, शराब, हॉर्मोन की कमी लम्बी मुखभरी, संक्रमण, तथा अंग की क्रियाशीलता में विफलता से जुड़े चायपचय आदि हैं।
ग्लूकोज़ (डेक्स्ट्रोज़) के अंतर्ग्रहण अथवा शरीर में संचालन कर के द्वारा तथा कार्बोहाइड्रेट वाले आहार रक्त-शर्करा के स्तर को सामान्य कर रक्तशर्कराल्पता का इलाज किया जा सकता है। लुच परिस्थितियों में इंजेक्शन के सवार अथवा ग्लुकागों को शरीर में प्रवेश कराकर इसका इलाज किया जा सकता है। आवर्तक (बार-बार) होने वाली रक्तशर्कराल्पता का प्रतिकार अन्तर्निहित कारणों को प्रतिकूल बनाकर अथवा हटाकर ही किया जा सकता है, आहार की बारबारता को बढ़ाकर, औषधि के व्यवहार जैसे कि डायाजोक्साइड, औक्ट्रेयोटाइड या ग्लुकोकोर्टीक्वाइड्स, अथवा शल्यचिकित्सा के द्वारा अग्नाशय (पेन्क्रिअस) के अधिकांश को हटाकर किया जा सकता है।
रक्तशर्करा का नीचा स्तर भिन्न लोगों में भिन्न शर्कराल्पता, भिन्न परिस्थितियों में, तथा भिन्न उद्देश्यों के लिए, इसकी परिभाषा कभी-कभी यह विवाद का विषय बना रहा है। अधिकांश स्वस्थ वयस्कों में उपवास की अवस्था में ग्लूकोज़ (शर्करा) का स्तर 70 मिग्रा/डीएल (3.9 मि.मीओएल/एल), एवं रक्तशर्कराल्पता के लक्षण विकसित होने लगते हैं जब ग्लूकोज़ का स्तर 55 मिग्रा/डीएल (3 मिमी ओल/एल) तक पहुंच जाता है।[२] कभी कभी यह निर्धारित करना कठिन हो जाता है। कभी-कभी यह निर्धारित करना कठिन हो जाता है कि क्या व्यक्ति के रोग के लक्षण क्या रक्तशर्कराल्पता के कारण तो नहीं। रक्तशर्कराल्पता के रोग-निर्धारित के विह्पल के त्रयी के मानदंड का उपयोग किया जाता है।[३]
- लक्षण जो रक्तशर्कराल्पता के कारण के रूप में माने जाते हैं।
- रोग के लक्षण के समय शर्करा (ग्लूकोज़) का कम होना
- लक्षणों अथवा समस्यों का उत्क्रमण या उनमें सुधार जब ग्लूकोज़ का पुनः सामान्य कर दिया जाता है।
आमतौर पर रक्तशर्कराल्पता (हाइपोगिल्केमिया) (उपर्युक्त) लोकप्रिय संस्कृति में शब्दावली है एवं आम लोगों के लिए वैकल्पिक चिकित्सा है, अक्सर आत्म-परिक्षण कर कंपन, अस्थिरता तथा मन और सोच में बदलाव, किन्तु शर्करा के निम्न स्तर को बिना मापे ही अथवा जोखिम भरे नुकसान के बिना ही. आहार के अभ्यास (पैटर्न) में परिवर्तन कर इसकी चिकित्सा की जाती है।
परिभाषा
केवल कम रक्तशर्करा की उपस्थिति के आधार पर ही जिनके लिए मधुमेह का इलाज किया जाता है उसी के अनुसार रक्तशर्कराल्पता रोग का निदान किया जा सकता.[४] अन्यथा विह्पल के त्रयी की आवश्यकता होती है जिनमें हाइपोग्लिकेमिया से जुड़े आवश्यक लक्षण शामिल होते हैं, निम्न रक्तशर्करा, तथा एक बार रक्त शर्करा में सुधार होते ही, इन लक्षणों का विश्लेषण.[४]
लगातार 24 घंटे की अवधि के लिए रक्त प्लाविका (ब्लड प्लाज़्मा) शर्करा (ग्लूकोज़) के स्तर को साधारणतया 4-8 मिमी ओएल/एल (72 और 144 मिलीग्राम/डीएल) बनाए रखा जाता है।[५]साँचा:rp हालांकि 3.3 या 3.9 मिमो.ओएल/एल (60 या 70 मिग्रा/डीएल) की मात्रा को सामान्य तौर पर शर्करा के निचले सामान्य स्तर पर उद्दृत किया जाता है, रक्तशर्कराल्पता के लक्षण आमतौर पर 2.8 से 3.00 मिमी ओएल/एल (50 से 54 मिग्रा/डीएल) तक घटित नहीं होते हैं।[६]
रक्तशर्कराल्पता (हाइपोग्लिकेमिया) को परिभाषित करने के लिए शर्करा के सटीक स्तर को कम माना जाता है जो (1) मापन पद्धति, (2) व्यक्ति की आयु, (3) प्रभावों की उपस्थिति अथवा अनुपस्थिति, एवं (4) परिभाषा के उद्देश्य पर निर्भर है। जबकि रक्तशर्करा की सामान्य सीमा (रेंज) को लेकर कोई असहमति नहीं है फिर भी इस बारे में बहस जारी है कि रक्तशर्कराल्पता किस डिग्री पर चिकित्सकीय मूल्यांकन या उपचार, को न्यायसंगत या प्रामाणिक ठहराती है अथवा नुकसान पहुंचा सकती है।[७][८][९]
रक्तशर्करा की सांद्रता संयुक्त राज्य अमेरिका, जापान, स्पेन, फ़्रांस, बेल्जियम मिस्र, तथा कोलंबिया में मिलीग्राम प्रति डेसीलीटर (mg/dL or mg/100 mL) के रूप में व्यक्त की जाती है, जबकि संसार के शेष भाग में मिलीमोल्स प्रति लीटर (mmol/L or mM) इकाइयां है। शर्करा (ग्लूकोज़) की सांद्रता जो mg/dL के रूप में दर्शायी जाती है, उसे mmol/L में 18.0 g/dmol (शर्करा की मोलर मात्रा) से विभाजित कर परिवर्तित किया जा सकता है। उदाहरण के लिए, 90 मिग्रा/डेल शर्करा की सांद्रता 5.0 mmol या 5.0 मिमी है।
मापन विधि
इस लेख में चर्चित रक्तशर्करा के स्तर चिकित्सकीय प्रयोगशालाओं में स्वचालित तरीके से ग्लूकोज़ ऑक्सीडेज़ पद्धतियों के मानक का प्रयोग कर शिरापरक (वेनस) प्लाविका (प्लाज़्मा) या सीरम स्तर मापे जाते हैं। नैदानिक प्रयोजनों के लिए, प्लाज्मा और सीरम के स्तर इतने अधिक समान हैं कि उनमें परस्पर विनिमय संभव है। धमनीय (आर्टेरियल) प्लाविका (प्लाज़्मा) अथवा सीरम स्तर शिरापरक (वीनस) स्तरों (लेवेल्स) से थोड़े-थोड़े ऊपर होते हैं, तथा आमतौर पर विशेष रूप से कोशिका (कैपलरी) स्तरों की बीच होते हैं।[१०] उपवास की अवस्था में धमनियों और शिरापरक स्तरों में यह अंतर अल्प होता है किन्तु भोजन के बाद की अवस्था में यह 10% से अधिक बढ़ाया जा सकता है।[११] दूसरी ओर, पूरी की पूरी रक्तशर्करा के स्तर (अर्थात अंगुली में चूमन वाली मीटरों (फिंगरप्रिक मीटर्स के द्वारा) शिरापरक प्लाविका (वेनस प्लाज़्मा) स्तरों से लगभग 10%-15% तक कम होते हैं।[१०] इसके अलावा, उपलब्ध फिंगरस्टिक ग्लूकोज मीटर प्रयोगशाला के एक ही समय के मूल्यांकन का केवल 15% तक की शुद्धता को प्रामाणिक ठहरता है। वह भी सर्वोत्कृष्ट अवस्था में, तथा हाइपोग्लेकेमिया की जांच-पड़ताल में घरेलु उपयोग भ्रामक निचली संस्थाओं से भरा हुआ होता है।[१२][१३] दूसरे शब्दों में एक मीटर ग्लूकोज़ की 39 mg/dL मीटर द्वारा चिहिन्त संख्या जो पढ़ी जाती है। वह एक व्यक्ति जिसकी प्रयोगशाला में सीरमग्लूकोज़ 53 mg/dL था; यहां तक कि "रियल वर्ल्ड" के घरेलु उपयोग में भी व्यापक घटबढ़ घटित हो सकते हैं।
दो अन्य महत्वपूर्ण घटक हैं जो शर्करा के मापन को प्रभावित करते हैं: हेमाटोक्रिट (रक्त में विद्यमान रक्ताणु के समानुपात) और रक्त लेने के बाद मापन में विलम्ब. शिरापरक और सम्पूर्ण रक्त की सांद्रता अधिक होती है जब हेमाटोक्रिट (रक्त में उपस्थित लाल कणों का अनुपात) ऊंचा होता है जैसा कि नवजात शिशुओं में अथवा पॉलिसीथेमिया से ग्रस्त वयस्कों में.[११] उच्च नवजात हेमाटोक्रिट विशेष रूप से मीटर के द्वारा ग्लूकोज़ के मापन को लगभग गलत साबित करता है। दूसरा कारक यह है कि, जबतक नमूने को फ्लोराइड ट्यूब में खींचकर नहीं लिया जाता है अथवा कोशिकाओं से सीरम या प्लाज़्मा को अलग करने के लिए तत्काल संसाघित नहीं किया जाता है, मापने योग्य ग्लूकोज़ लगभग 7 mg/dL/hr प्रतिघंटे की दर से धीरे-धीरे परखनली में नियंत्रित परिवेश में चयापचय के द्वारा कमता चला जाएगा, या इससे भी अधिक रक्त में शेव्ताणुवृद्धि की उपस्थिति के द्वारा.[११][१४][१५] किसी उपग्रह अंचल (क्षेत्र) में जब रक्त लिया जाता है और केंद्रीय प्रयोगशाला में नियमित प्रसंस्करण के लिए घंटोबाद पहुंचाया जाता है, इसमें जो विलम्ब होता है यही शर्करा के हलके से नीचे स्तर का सामान्यतया रसायन पैनलों में आम कारण माना जाता है।
आयु में अंतर
बच्चों में रक्त शर्करा का स्तर वयस्कों की तुलना में अक्सर थोड़ा कम होता है। 5% स्वरूप वयस्कों में रातभर के उपवास के बाद शर्करा का स्तर 70 mg/dL (3.9 mM) रहता है, किन्तु 5% बच्चों में यह सुबह की खाली पेट (भूखी) अवस्था में 60 mg/dL (3.3 mM) से भी नीचा रह सकता है।[१६] जैसे ही उपवास की अवधि बढ़ाई जाती है, शिशुओं और बच्चों के एक उच्च प्रतिशत में ग्लूकोज़ प्लाज़्मा के स्तर हलके से नीचे होंगे, आमतौर पर लक्षणों के बिना ही. नवजात शिशुओं में रक्त शर्करा के सामान्य स्तर की सीमा को लेकर बहस होनी चाहिए। [७][८][९] यह प्रस्ताव पेश किया गया है कि, नवजात मस्तिष्क वैकल्पिक इंधन का उपयोग करने में वयस्कों की तुलना में तत्परता से सक्षम हो जाते हैं जब ग्लूकोज़ के स्तर में गिरावट आ जाती है। ऐसे स्तरों के महत्त्व और जोखिम को लेकर विशेषज्ञों के बीच बहस जारी है, यद्यपि जन्म के तत्काल बाद पहले दिन शर्करा के स्तर को 60–70 mg/dL तक बनाए रखने की सिफारिश की ओर ही विशेषज्ञों का झुकाव है।
प्रभावों की उपस्थिति या अनुपस्थिति
स्वस्थ वयस्कों में अनुसंधान से पता चलता है कि मानसिक क्षमता में थोड़ी-सी गिरावट आती है लेकिन कई लोगों में कुछ हद तक रक्तशर्करा 65 mg/dL (3.6 mM) तक नीचे उतर जाती है। हार्मोन जनित रक्षा प्रक्रिया-तंत्र (एड्रेनालाइन और ग्लुकगोन) सामान्य रूप से सक्रिय होते हैं क्योंकि यह सीमा-रेखा के स्तर (लगभग 55 mg/dL (3.0 mM) अधिकांश लोगों के लिए) नीचे उतर जाता है कम्पन, अस्थिरता तथा घबराहट और बेचैनी भरे मानसिक अवसाद के अजीबोगरीब रक्तशर्कराल्पता वाले लक्षणों को जन्म देता है।[१७]साँचा:rp स्पष्ट शारीरिक अक्षमता तब तक नहीं आती है जबतक की ग्लूकोज़ का स्तर 40 mg/dL (2.2 mM) से भी नीचे नहीं उतर जाता है, एवं कई व्यक्तियों में बिना किसी स्पष्ट प्रभाव के सुबह ग्लूकोज़ का स्तर कभी-कभी 65 भी हो जाता है। चूंकि रक्तशर्कराल्पता के मस्तिष्क पर प्रभाव, जिसे न्यूरोग्लाइकोपीनिया नामकरण दिया गया है, यह निर्धारित करता है कि क्या दिया गया कम ग्लूकोज़ उस व्यक्ति के लिए "समस्या" है अथवा नहीं, अधिकांश डॉक्टर हाइपोग्लिकेमिय शब्द का प्रयोग तभी करते हैं अजब सामान्य रूप से ग्लूकोज़ के निचले स्तर के साथ लक्षण या मस्तिष्क पर प्रभाव एक साथ परिलक्षित होने लगते हैं।
इस परिभाषा के दोनों भागों की उपस्थिति का निर्धारण सर्वदा सीधा-सीधा ही नहीं होता, क्योंकि रक्तशर्कराल्पता जनित लक्षण और प्रभाव अस्पष्ट होते हैं एवं अन्य परिस्थितियों से भी पैदा हो सकते हैं; ऐसे लोग जिनमें ग्लूकोज़ का स्तर बार-बार कम हो जाता है, वे अपनी सीमा रेखा के लक्षणों को खो सकते हैं ताकि गंभीर न्यूरोग्लाइकोपेनिक अक्षमता बिना किसी लाक्षणिक चेतावनी के उनमें आ सकती है तथा कई परिमापन पद्धतियां (विशेषतौर पर ग्लूकोज़ मीटर्स) निम्न स्तर पर गलत होते हैं।
मधुमेह रक्तशर्कराल्पता कई कारणों से परिमापित ग्लूकोज़ एवं रक्तशर्कराल्पताजनित लक्षणों के संबंध के सन्दर्भ में एक ख़ास किस्म का रोग है। सर्वप्रथम, घरेलू ग्लूकोज़ मीटर की रीडिंग अक्सर भ्रामक पाठ्यांक (रीडिंग) सूचित करती है, यह भी संभावना है कि कम पाठ्यांक, लक्षणों के साथ हो या न हो, जो वास्तविक रक्तशर्कराल्पता सूचित करती है, यह भी संभावना है कि कम पाठ्यांक, लक्षणों के साथ हो या न हो, जो वास्तविक रक्तशर्कराल्पता सूचित करती है वह उस व्यक्ति विशेष में अधिक उच्चतर होता है जो इंसुलिन न लेने वाले की तुलना में इंसुलिन लेता है।[१८][१९] दूसरा, चूंकि इंजेक्शन के जरिए अंदर प्रविष्ट इंसुलिन के "प्रवाह को रोका नहीं जा सकता" मधुमेही रक्तशर्कराल्पता में गंभीर शारीरिक विकृति के विकसित होने की अधिक संभावना हो जाती है, अगर इलाज न किया गया तो, रक्तशर्कराल्पता के अधिकांश अन्य रूपों की तुलना में. तीसरा, चूंकि लम्बी अवधि के लिए (घण्टों, दिनों, या महिना के लिए) अक्सर शर्करा (ग्लूकोज़) का स्तर मधुमेह से पीड़ित लोगों में सामान्य से ऊपर होता है, तो रक्तशर्कराल्पता के लक्षण कभी-कभी उच्चतर सीमारेखा तक दिखाई दे सकते हैं उन लोगों की तुलना में जिनकी रक्त शर्करा (ब्लड शुगर) आमतौर पर सामान्य है। इन सभी कारणों से उच्चतर, मीटर ग्लूकोज़ की सीमा रेखा को अक्सर मधुमेह से पीड़ित लोगों में "हाइपोग्लिकेमिक" समझा जाता है।
परिभाषा के प्रयोजन
ऊपर के अनुच्छेदों में व्याख्यायित सभी कारणों से यह निर्धारित करना कि क्या रक्तशर्करा की सीमारेखा का प्रसार (बॉर्डर लाइन) 45–75 mg/dL (2.5-4.2 mM) चिकित्सीय समस्याग्रस्त रक्तशर्कराल्पता का होना सूचित करना हमेशा सरल नहीं होता। यह लोगों को अलग-अलग सन्दर्भों में तथा विभिन्न प्रयोजनों के लिए ग्लूकोज़ के भिन्न "कट ऑफ़ लेवल्स" भिन्नस्तरों में आपूर्ति को बीच-बीच में रोककर) उपयोग करने की और अग्रसर कर देता है। उपरोक्त सांख्यिकीय एवं परिमापीय विविधताओं के कारण, एंड्रोक्रईन सोसाइटी इस बात की सिफारिश करती है, कि रक्तशर्कराल्पता का निदान किसी व्यक्ति विशेष के लिए समस्या के रूप में होना चाहिए कि ग्लूकोज़ का निचला स्तर एवं प्रतिकूल प्रभाव के प्रमाण के संयोजन पर आधारित होना चाहिए। [३]
संकेत एवं लक्षण
रक्तशर्कराल्पता जन्य (हाइपोग्लेसेमिक लक्षणों) एवं आविर्भावों को प्रतिनियामक (काउंटररेगुलेट्री) हॉर्मोन्स के द्वारा उत्पादित (एप्रिनेफ्रिन, एड्रेनालाइन तथा ग्लूकागॉन) जो ग्लूकोज़ की गिरावट के कारण सक्रिय हो जाती है, तथा घटा दिया गया मस्तिष्क शर्करा द्वारा उत्पादित "न्यूरोग्लाइकोपेनिक" प्रभाव में विभक्त कर दिया जा सकता है।
अधिवृक्कीय अभिव्यक्तियां
- अस्थिरता, चिंता, घबराहट
- कंपन, ह्रदय-क्ष्रिप्रता
- शवेदन (पसीना बहना), गरमाहट महसूस करना, (हालांकि पसीने की ग्रंथियां) मस्कैरिनिक अभिग्राहक है, इस प्रकार "अड्रेनर्जिक अभिव्यक्तियों" पूरी तरह सटीक नहीं हैं।
- पीलापन, शीतलता, शांति
- अभिस्तारित शिष्यगण (माइड्रीअसीस)
- सुन्नता का अनुभव "पिन तथा सुइंयां" (चुभन की अनुभवहीनता "परस्थेसिया")
ग्लूकॉगन अभिव्यक्तियां
- भूख, बोरबोरीगम्स
- मिचली, उल्टी, पेट की परेशानी
- सिरदर्द
न्यूरोग्लाइकोनिक अभिव्यक्तियां
- अस्वाभाविक मनोभाव, विकृत विचारफल
- अनिश्चित उदासीनता, चिंता, मौजी मिसाज, अवसाद, क्रंदन
- नकारात्मकता, चिड़चिड़ापन, युद्ध की मनोदशा, लड़ाकूपन, आक्रोश
- व्यक्तित्व में बदलाव, भावनात्मक परिवर्तन की निरंतरता
- थकान, कमजोरी, उदासीनता, सुस्ती, दिवास्वप्न, निद्रा
- भ्रम, स्मृतिलोप, चक्कर आना, प्रलाप
- घूरना, "मूर्तिवत" चेहरा, धूमिल दृष्टि, दोहरी दृष्टि
- यंत्रवत स्वचालित व्यवहार जिसे स्वचालन के रूप में भी जानते हैं
- बोलने में कठिनाई का अनुभव, लड़खडाती तुतलाती बोली
- गतिभंग, असामंजस्य, कभी-कभी गलती से "मतवालापन" मान लिया जाना
- केंद्रीय अथवा सामान्य यांत्रिक कमी, पक्षाघात, अर्ध्दागघात
- मंदगति (अनीहापन)
- अपसंवेदन, सिरदर्द
- व्यामोह, बेहोशी, अस्वाभाविक श्वसन
- सामान्यीकृत अथवा केंद्रीय (नाभिकीय) दौरे
हाइपोग्लिकेमिया के हरएक मामले में उपर्युक्त सभी अभिव्यक्तियां नहीं दिखाई देती हैं। अगर लक्षण परिलक्षित भी होते हैं तो उनमें कोई सुसंगत अनुरूपता नहीं होती है। उम्र, हाइपोग्लिकेमिया की गंभीरता तथा गिरावट की गति के अनुसार विशिष्ट अभिव्यक्तियों में विभिन्नताएं होती हैं। किशोरों में, कभी-कभी सुबह-सुबह ही अम्लरकत्ता के साथ हाइपोग्लिकेमिय में वमन (उल्टी) होते हैं। बड़े बच्चों और वयस्कों में, सामान्य रूप से गंभीर हाइपोग्लिकेमिय के साथ उन्माद और मानसिक रोग नशीली औषधियों की मादकता, अथवा मतवालापन से मेल खाते हैं। बुजुर्गों में, हाइपोग्लिकेमिय रक्ताघात अथवा दिल का दौरा पड़ने जैसा या फिर ऐसा जिसकी व्याख्या करना बेहद मुश्किल है, ऐसी बेचैनी को जन्म दे सकती है। एक प्रकरण से दूसरे प्रकरण एक प्रकरान्तर से एक व्यक्ति के लक्षण एक समान हो सकते हैं, किन्तु यह जरुरी नहीं कि ऐसा ही होता रहे और यह भी हो सकता है कि शर्करा के स्तर के नीचे उतरने की गति की तीव्रता से प्रभावित हो, साथ ही पिछली घटना से भी.
नवजात शिशुओं में, हाइपोग्लेकेमिया (रक्तशर्कराल्पता) चिड़चिड़ापन, घबराहट, कवकीय झटके, नीलिमा, श्वसन संकट, श्वास रोध प्रकरण, श्वेदन, हाइपोथर्मिया, तंत्रा, आहार से अस्वीकार, दौरे या "सम्मोहन" जन्म दे सकती है। रक्तशर्कराल्पता दमबंध, हाइपोग्लेकेमिया, रोगाणुता (सेपसिस), अथवा ह्रदय की विफलता (हार्ट फेलियर) से मिलती जुलती है।
नए और पुराने दोनों ही प्रकार के रोगियों में उल्लेखनीय लक्षणों के दिखाई दी बिना ही, मस्तिष्क की तांत्रिकीय विकृति के बावजूद मस्तिष्क निचले क्रम में शर्करा (ग्लूकोज़) के स्तर का अभ्यस्त हो सकता है। इंसुलिन पर निर्भरशील मधुमेह के रोगियों में इस प्रकार की घटना को रक्तशर्कराल्पता से अनभिज्ञता (हाइपोग्लीकमिया अनअवेयरनेस) कहते हैं तथा यह एक महत्वपूर्ण नैदानिक समस्या हो जाती है जब उन्नत रक्तशर्कराल्पता के नियंत्रण प्रयास किया जाता है। इस घटनाक्रम का एक दूसरा पहलू ग्लाइकोजेनोसिस के टाइप I (प्रथम प्रकार) है, जब चिरकालिक रक्तशर्कराल्पता को निदान से पूर्व ही सह लिया जाता है न कि उपचार कहते रहने के बाद अतिपाती रक्तशर्कराल्पता में.
किसी की सुप्तावस्था में भी रक्तशर्कराल्पता के लक्षण दिखाई दे सकते हैं। नींद के दौरान लक्षणों में बिस्तर की चादर अथवा पसीने में कपड़े का गीला हो जाना शामिल है। बुरे सपने या अचानक चीत्कार कर जग जाना भी रक्तशर्कराल्पता के संकेत हो सकते हैं। एक बार जब कोई व्यक्ति जग जाता है और अगर उसे थकान का अनुभव होता है, चिड़चिड़ापन दिखलाता है, अथवा भ्रमित हो जाता है तो ये सारे लक्षण भी रक्तशर्कराल्पता के संकेत हो सकते हैं।[२०]
लगभग सर्वदा ही, रक्तशर्कराल्पता इतनी संगीन हो सकती है कि मस्तिष्क को बिना किसी स्पष्ट क्षति पहुंचाए बिना ही उलटे दौरे या मूर्च्छा पद सकते हैं। मृत्यु या स्थायी तंत्रिका की क्षति के मामले ऐसे किसी एक प्रकरण के साथ लम्बी अवधि तक के लिए इसमें शामिल हैं, जिनमें अनुपचारित अचैत्यनावस्था, शवसन में अवरोध, गंभीर समवर्ती रोग, अथवा किसी दूसरी प्रकार की अतिसंवेदनशीलता है। फिर भी, संगीन रक्तशर्कराल्पता के परिणाम स्वरूप कभी-कभी मस्तिष्क की क्षति या मृत्यु भी हो जाती है।
विकारी शरीर विज्ञान
पशुओं के ऊतकों की तरह अधिकांश परिस्थितियों में, मस्तिष्क का चयापचय ईंधन के लिए मुख्यतः शर्करा (ग्लूकोज़) पर निर्भर करता करता है। मस्तिष्क में संचित तारों के आकर की शर्करा कोशिकाएं (एस्ट्रोसाइट्स) में ग्लाइकोज़ेन से सीमित मात्रा में शर्करा लिया जा सकता है, किन्तु कुछ ही मिनटों में यह खप जाता है। अधिकतर व्यावहारिक प्रयोजनों के लिए, मस्तिष्क तांत्रिक तंत्र एवं केंद्रीय न्यूरांस के अन्दर ऊतक के अन्दर रक्त से निःसृत होने वाले शर्करा की लगातार आपूर्ति पर निर्भरशील है।
इसलिए, रक्त के द्वारा आपूर्ति की गई शर्करा की मात्रा अगर अचानक कम हो जाती है, तो प्रभावित होने वाले भागों में मस्तिष्क ही सर्वप्रथम होता है। अधिकांश लोगों में मानसिक क्षमता की सूक्ष्म और तीव्रता से कमी परिलक्षित होती है जब शर्करा का स्तर 65 mg/dl (3.6 mM) से नीचे उतर जाता है। क्रियाशीलता एवं सही निर्णय लेने से विकृति अक्सर 40 mg/dl (2.2 mM) के नीचे स्पष्ट हो जाती है। अगर शर्करा का स्तर इससे भी नीचे उतर जाता है तो दौरे पड़ने की संभावना हो जाती है। चूंकि रक्तशर्करा का स्तर 10 mg/dl (0.55 mM) से नीचे उतर जाता है, अधिकांश न्यूरॉन्स वैधुतिक रूप से मूक (इलेक्ट्रिकली साइलेंट) और निष्क्रिय हो जाते है जिसके फलस्वरूप अचेतन अवस्था आ जाती है। मस्तिष्क पर के इन प्रभावों को सामूहिक रूप से न्युरोग्लाकोपिनिया कहते हैं।
मस्तिष्क को शर्करा की पर्याप्त आपूर्ति स्नायवील, हार्मोन और चयापचय की संख्या में शर्करा के स्तर में गिरावट की प्रतिक्रिया स्वरूप स्पष्ट परिलक्षित होती है। इनमें से अधिकांश रक्षात्मक या अनुकूली हैं, जो ग्लाइकोनियोलिसिस (gluconeogenesis) एवं गलाइकोजेनेसिस (glycogenolysis) अथवा वैकल्पिक ईंधन प्रदान कर रक्तशर्करा को बढ़ाने में प्रवृत्त रहतें है। अगर रक्तशर्करा का स्तर इतना कम हो जाता है कि यकृत (लिवर) ग्लाइकोजन के भंडारण को शर्करा में परिवर्तित कर देता है एवं इसे रक्तप्रवाह में निःसृत कर देता है, ताकि मधुमेही अचैतन्यावस्था में रोगी को जाने से रोका जा सके, कुछ समय के लिए ही सही.
संक्षिप्त अथवा हल्की रक्तशर्कराल्पता मस्तिष्क पर कोई स्थायी प्रभाव नहीं छोड़ती है, हालांकि यह अस्थायी रूप से मस्तिष्क की प्रतिक्रियाशीलता को अतिरिक्त रक्तशर्कराल्पता में परिवर्तित कर देती है। लंबे समय तक के लिए रक्तशर्कराल्पता बड़े पैमाने पर स्थायी क्षति पहुंचा सकती है। इसमें संज्ञात्मक क्रियाशीलता में विकृति, मोटर नियंत्रण या अचेतनावस्था भी शामिल हैं। रक्तशर्कराल्पता के उल्लेखित उदाहरणों में से ऐसे किसी एक संगीन कारण से भी स्थायी रूप से मस्तिष्क को क्षति पहुंच सकती है जिसका अनुमान लगाना कठिन है, तथा यह कई मिश्र कारकों पर निर्भर करता है जैसे कि आयु, हाल-फिलहाल के अल्प रक्त एवं मस्तिष्क शर्करा के अनुभव, समवर्ती समस्याएं जैसे कि उपलब्धता. रोगसूचक हाइपोग्लाइकेमिक प्रकरण का व्यापक बहुसंख्यक पता लगाने लायक स्थायी क्षति में[२१] फलीभूत होता है।
कारण
रक्तशर्कराल्पता की परिस्थितियां निदान करने के अनेक सुराग प्रदान करती हैं। इन परिस्थितियों में रोगी की आयु, दिन के समय का वक्त, पिछली बार लिए गए भोजन के बाद बीता वक्त, पिछले प्रकरण, पोषण गत स्थिति, शारीरिक और मानसिक विकास, नशीली दवाईंयां अथवा विषाक्त तत्व (खासकर इंसुलिन अथवा मधुमेह की अन्य दवाईंयां), शरीर के अन्य अवयवों की प्रणालियां, पारिवारिक इतिहास, तथा इलाज के प्रति प्रतिक्रिया. जब रक्तशर्कराल्पता बार-बार होती है तो इस हालत में, एक रिकॉर्ड या "डायरी" कई महीनों की सारणी, जिसमें प्रत्येक सारणी की परिस्थितियां (दिन के वक्त, पिछले आहार के साथ संबंध, पिछले आहार की प्रकृति, कार्बोहाइड्रेट के प्रति प्रतिक्रिया तथा इसी प्रकार और भी) रक्तशर्कराल्पता की प्रकृति और कारण का पता लगाने में उपयोगी हो सकती हैं।
एक विशेष रूप से महत्वपूर्ण पहलू यह है कि क्या रोगी दूसरी किसी समस्या से गंभीर रूप से बीमार तो नहीं हैं। लगभग सभी प्रमुख अवयव प्रणालियों के गंभीर रोग द्वित्तीय माध्यमिक समस्या के रूप में रक्तशर्कराल्पता को जन्म दे सकते हैं। अस्पताल में जो रोगी भर्ती हैं, विशेषकर गहन चिकित्सा कक्ष में अथवा वे जिन्हें खाने से निषेध कर दिया गया है, वे उनकी प्राथमिक बीमारी की देखभाल से संबंधित परिस्थितियों की विविधता से रक्तशर्कराल्पता का रोग भोग सकते हैं। इन परिस्थितियों में रक्तशर्कराल्पता अक्सर बहुकारकीय या औषधिजनित भी हो सकती हैं। एकबार पहचान हो जाने के बाद, इस प्रकार की रक्तशर्कराल्पता को तत्काल विपरीत पलट दिया जा सकता है तथा निवारण भी किया जाता है और अंतनिर्हित बीमारी प्राथमिक समस्या बन जाती है।
पोषण की स्थिति का निर्धारण और साथ ही साथ, यह भी पहचान हो जाना कि क्या रक्तशर्कराल्पता से भी अधिक गंभीर कोई मिलती-जुलती अंतनिर्हित बीमारी है या नहीं, ऐसी स्थिति में रोगी की शारीरिक परीक्षा केवल कभी-कभी ही सहायक सिद्ध हो सकती है। शैशवावस्था में स्थूलकाया (मैक्रोसोमिया) अतिमधुसुदती (हाइपरइन्सुलिज़म) की ओर इंगित करता है। कुछ सिंड्रोम एवं चयापचय रोगों की पहचान वर्धित यकृत (हेपाटोमेगाली) अथवा लघुलिंगी (माइक्रोपेनिस) होने जैसे सुरागों से की जा सकती है।
बेहोशी के साथ गंभीर रक्तशर्कराल्पता अथवा सामान्य रक्त शर्करा की पूर्वास्था की प्राप्ति (आरोग्यता) के पश्चात दौरे पड़ने पर इस बीमारी से आरोग्यलाभ करने में काफी समय लग सकता है। जब कोई व्यक्ति बेहोश नहीं होता है, कार्बोहाइड्रेट की विफलता के कारण लक्षणों के 10 से 15 मिनट में प्रतिकूल हो जाने की संभावना हो जाती है जिससे इस बात के आसार हो जाते हैं कि रक्तशर्कराल्पता लक्षणों का कारण नहीं हो सकती. जब अस्पताल में भर्ती किसी रोगी में रक्तशर्कराल्पता लगातार बनी रहती है, सतोषजनक रक्तशर्कराल्पता का स्तर बनाए रखने के लिए शर्करा की आवश्यक मात्र रोग के अंतर्निहित कारणों एवं रोग की उत्पत्ति के लिए महत्वपूर्ण सुराग बन जाता है। शिशुओं में शर्कराकी आवश्यकता अगर 10 मिलीग्राम/प्रतिकिलो ग्राम/प्रतिमिनट, अथवा बच्चों एवं वयस्कों में 6 मि.ग्रा./ प्रति कि.ग्रा/ प्रति मिनट होने पर हाइपर इन्सुलिज़म के होने का सशक्त प्रमाण समझा जाता है। इस सन्दर्भ में इसे शर्करा सम्मिश्रण दर (ग्लूकोज़ इन्फ्युज़न रेट) जीआईआर (GIR) के रूप में उल्लेख करते हैं। अंत में, जब शर्करा का स्तर नीचा रहता है तो ग्लूकॉगन के दिए जाने पर रक्तशर्कराल्पता की अलग-अलग पहचान करने में सहायता कर सकती है। 30 mg/dl (1.70 mmol/l) से भी अधिक अगर रकत शर्करा बढ़ जाती है तो, रक्तशर्कराल्पता का संभाव्य कारण बन जाता है और इंसुलिन के अधिक होने की ओर इंगित करता है।
कम स्पष्ट मामलों में एक "महत्वपूर्ण नमूना" निदान दे सकता है। बहुसंख्यक बच्चों एवं वयस्कों में जिनमें आवर्ती और अपष्ट रक्तशर्कराल्पता होती है, उनके रोग की पहचान रक्तशर्कराल्पता के दौरान रक्त-परिक्षण द्वारा की जा सकती है। अगर यह महत्वपूर्ण नमूना रक्तशर्कराल्पता के समय में प्राप्त कर लिया जाता है, इससे पहले कि यह समय कर लिया जाता ही, इससे पहले कि यह विपरीत (उलट) हो जाए, तो यह सुचना प्रदान कर सकता है नहीं तो अस्पताल में भर्ती होकर अप्रिय भूखे पेट परिक्षण की आवश्यकता होगी। शायद अस्पष्टिकृत रक्तशर्कराल्पता के मामलों में आपातकालीन विभाग की सबसे सामान्य अपर्याप्तता इस स्थिति को उलट देने के लिए ग्लूकोज़ देनें से पहले कम से कम मौलिक नमूना प्राप्त करने में विफलता है।
महत्वपूर्ण नमूने के बस एक अंश का मूल्यांकन ही यह प्रमाणित करने के लिए काफी है कि रोग के लक्षण रक्तशर्कराल्पता के कारण हैं। अधिकतर कई बार, रक्तशर्कराल्पता के समय हार्मोन एवं चयापचयों के मापन यह इंगित करते हैं कि शरीर का कौन से अंग-प्रत्यंग एवं शारीरिक क्रिया-प्रणाली उचित तरीके से प्रतिक्रियाशील है एवं इनमें से कौन-कौन से आवश्यक असामान्य रूप से कार्य कर रहे हैं। उदाहरण के लिए, जब रक्तशर्करा का स्तर कम हो जाता है, शर्करा बढ़ाने वाले हार्मोनों को और भी ऊपर उठाना चाहिए तथा इंसुलिन के स्राव को पुरी तरह दबा दिया जाना चाहिए।
निम्नलिखित हार्मोन और चयापचयों की संक्षिप्त सूची है जिन्हें महत्वपूर्ण नमूने में मापा जा सकता है। प्रत्येक रोगी पर सभी प्रकार के परिक्षण नहीं किए जाते हैं। "मौलिक संस्करण" में सी-स्क्रीन के साथ इंसुलिन, कोर्टिसोल, एवं इलेक्ट्रोलाइट वयस्कों के लिए तथा वृद्धि हार्मोन बच्चों के लिए शामिल हैं। अतिरिक्त विशिष्ट परीक्षणों के मुल्यांकन, उपरोक्त परिस्थितियों के आधार पर रोगी विशेष के रोग के निदान पर निर्भर करते हैं। इनमें से कई स्तर ऐसे हैं जो मिनटों में बदल जाते हैं, खासकर जब ग्लूकोज़ दिया जाता है और रक्तशर्कराल्पता के विपरीत हो जाने के बाद उनके मापांकन का कोई मूल्य नहीं है। दूसरे विशेषकर जो सूची में सबसे नीचे हैं, वे रक्तशर्कराल्पता की उलटी स्थिति में भी नमूना नहीं भी मिलता है तो भी उपयोगी तरीके से मापांकन हो सकता है।
नवजात शिशुओं
गंभीर रूप से बीमार अथवा बेहद कम वजनी नवजात शिशुओं में रक्तशर्कराल्पता एक आम समस्या है। अगर मातृवंशगत रक्तशर्कराल्पता के कारण न भी हो तो भी अधिकांश मामलों में यह बहुकारीय क्षणिक एवं आसानी से प्रोत्साहित होता है। अल्पसंख्यक मामलों के रक्तशर्कराल्पता उल्लेखनीय रूप से अधिक इंसुलिन लेने के कारण अल्प श्लेष्मीयता अथवा चयापचय में जन्मजात त्रुटि के कारण आती है तथा प्रबंधन के लिए एक बहुत बड़ी चुनौती खड़ा कर देती है।[२२]
- क्षणिक नवजात रक्तशर्कराल्पता
- अपरिपक्वता, गर्भ निरोधी व्यवस्था के कारण अन्तः गर्भाशयी वृद्धि में बाधा, प्रसवकालीन श्वासावरोध (पेरिनेटाल एस्फेकिस्या)
- मधुमेह अथवा शरीर में औषधीय शर्करा देने के समय गड़बड़ियों के कारण मातृवंशगत रक्तशर्कराल्पता होती हैं।
- रोगाणुता
- लंबे समय तक उपवास (अर्थात स्तन से अपर्याप्त दूध aan या हालत खिलाने के साथ हस्तक्षेप के कारण)
- जन्मजात अल्पस्लेशमीयता
- जन्मजात अतिमधुसूदनी, कई प्रकार के, अस्थायी और चिरस्थायी दानों ही
- कार्बोहाइड्रेट चयापचय जनित जन्मजात त्रुटियां जैसे कि ग्लाइकोज़ेन के अतिसंचयन से पनपे रोग
छोटे बच्चें
रक्तशर्कराल्पता के एकल प्रकरण (सिंगल एपिसोड्स) आंत्रशोध अथवा उपवास (अनाहार) के कारण हो सकते हैं किन्तु आवर्तक प्रकरण सर्वदा या तो चयापचय जनित जन्मजात अतिमघुसुन्दनी (हाइपरइन्सुलिनिज्म) की और इंगित करते हैं। सामान्य कारणों की सूची इस प्रकार है:
- दीर्घकालिक उपवास
- छोटे बच्चों में दस्त जनित बीमारी विशेषकर रोटावायरस आंत्रशोथ (बच्चों में दस्त की गंभीर बिमारी)
- अज्ञातहेतुक केटोटिक रक्तशर्कराल्पता
- पृथककृत वृद्धि हार्मोन की कमी, अल्पस्लेश्मीयता
- अतिरिक्त इंसुलिन
- इंसुलिन के स्राव में जन्मजात अनेक विकारों के कारण अतिमधुसूदनी (हाइपरइंसुलिनिज्म)
- टाइप 1 मधुमेह के लिए इंसुलिन का इंजेक्शन दिया जाना
- ग्लूटामेट डिहाइड्रोजेनेस के सह-लक्षण के कारण हाइपरइंसुलिन हाइपरममोनिया सिंड्रोम (HIHA) मानसिक विकलांगता और कई गंभीर मामलों में अपस्मार हो सकते हैं।[२३]
- उदर के वायु विकार का क्षेपण (गैस्ट्रिक डंपिंग सिंड्रोम) के सह्लक्षण (जठरांत्र की शल्यचिकित्सा के पश्चात)
- अन्य जन्मजात चयापचय जनित रोग; जिनमें से कुछ सामान्य रोगों में शामिल हैं
- मेपल सिरप मूत्र रोग एवं अन्य कार्बनिक अम्लीयता
- टाइप 1 ग्लाइकोजन संचयन रोग
- टाइप III ग्लाइकोजन संचयन रोग. टाइप I की तुलना में कम गंभीर रक्तशर्कराल्पता पैदा कर सकता है
- फॉस्फोनॉलपाइरुवेट कर्बोक्सीनेज़ डेफिशियंसी से चयापचयी अम्ल्रक्ता तथा गंभीर रक्तशर्कराल्पता हो सकती है।
- फैटी एसिड ऑक्सीडेशन के विकार
- मध्यम श्रृंखला की एसिलोक (acylCoA) डिहाइड्रोजेनेस का समाज का अभाव (MCAD)
- पारिवारिक अमीनो एसिड (Leusine) की संवेदनशील रक्तशर्कराल्पता[२४]
- आकस्मिक अंतर्ग्रहण
- स्ल्फोनानाइलुरिअस, प्रोप्रानोलल एवं अन्य
- इथेनॉल (माउथवॉश, "पार्टी-ड्रिंक्स के बाद सुबह अंतिमांश")
युवा वयस्कों
अबतक इस आयु सीमा वालों में गंभीर रक्तशर्कराल्पता का सबसे अधिक आम कारण मधुमेह के टाइप 1 के लिए इंसुलिन इंजेक्शन लेना ही माना जाता है। परिस्थितियों का अविलम्ब नै बीमारी के कारण गंभीर होने वाली रक्तशर्कराल्पता के सूत्र का संधान देना चाहिए। जन्मजात चयापचय के दोषों जन्मजात उच्च मधुसुदनी के प्रकार तथा जन्मजात अल्पस्लेश्मीयता को पहले से निदान के रूप में पता लगा लिया जा चुका है अथवा इस आयु में नयी रक्तशर्कराल्पता के कारण की शुरुआत की संभावना है। शरीर (काया) का वजन मान इतना बड़ा है कि अनाहार रक्तशर्कराल्पता पूरी तरह असामान्य लगता है। आवर्तक हल्की रक्तशर्कराल्पता प्रतिक्रियाशील रक्तशर्कराल्पता के पैटर्न में सटीक फिट हो सकती है, किन्तु यह भी अज्ञातहेतुक भोजन के पश्चात की लक्षण-समिष्ट है, एवं इस आयु-वर्ग में आवर्तक "दौरों" का पता निम्न रक्तचाप में सिर में चक्कर आना अथवा जोरों से सांस चलना जैसा कि रक्तशर्कराल्पता की अवस्था में अक्सर स्पष्ट परिलक्षित होता है, लगाया जा सकता है।
- इंसुलिन प्रेरित रक्तशर्कराल्पता
- टाइप 1 मधुमेह के लिए इंसुलिन का इंजेक्शन लेना
- कृत्रिम इंसुलिन इंजेक्शन (मंचाउसियन लक्षण)
- इंसुलिन-स्रावित अग्नाशयी गुटिका
- प्रतिक्रियाशील रक्तशर्कराल्पता और अज्ञातहेतुक भोजन के बाद का लक्षण
- एडिसन का रोग
- रोगाणुता
अधिक उम्र वाले वयस्कों में
जटिल औषधीय अंत क्रियाओं के कारण रक्तशर्कराल्पता की घटना विशेषकर रक्तशर्कराल्पता के लिए खाई जानी वाली औषधियों के एजेंट एवं मधुमेह के लिए ली जाने वाली इंसुलिन इसमें शामिल हैं। हालांकि ऐसे मामले दुर्लभ ही है, इंसुलिन उत्पन्न करने वाले ट्यूमर बढ़ती उम्र के साथ बढ़ने लगते हैं। इंसुलिन की अधिकता के अलावे अन्य प्रक्रियाओं से भी वयस्कों में अधिकांश ट्यूमर के कारण होते हैं।
- इंसुलिन प्रेरित रक्तशर्कराल्पता
- मधुमेह के लिए इंसुलिन का इंजेक्शन लेना
- कृत्रिम इंसुलिन इंजेक्शन (मंचाउसेन लक्षण)
- मधुमेह के लिए खाई जाने वाली औषधियों का अत्यधिक प्रभाव डालती है) अथवा औषधि की पारंपरिक अतः क्रियाएं.
- इंसुलिन-स्रावी अग्नाशयी गुटिका (ट्यूमर)
- मदिरा (अल्कोहल) से प्रेरित रक्तशर्कराल्पता जो अक्सर केटोऐसिडोसिस से जुड़ा होता है (NAD+ का रिक्तीकरण जो ग्लूकोनियोजेनेसिस तक पहुंचता है)
- पाचन (अतिरंजित इंसुलिन प्रतिक्रिया के साथ मध्यान्त्र को तेजी से खाली करना)
- वायु-विकार क्षेपण लक्षण अथवा आंत्र की बाईपास सर्जरी या (अंग) उच्छेदन के पश्चात
- प्रतिक्रियाशील रक्तशर्कराल्पता तथा भोजन के बाद अज्ञात हेतुक लक्षण
- ट्यूमर रक्तशर्कराल्पता, डोएज-पॉटर सिंड्रोम
- उपलब्ध अधिवृक्क की कार्य क्षमता में कमी
- उपलब्ध अल्पश्लेश्मीयता
- निरापदीयरोगात्मक रक्तशर्कराल्पता[२५]
निदान
जब संदिग्ध रक्तशर्कराल्पता बार-बार होती हैं एवं छिद्रान्वेष्ण के लिए नमूना प्राप्त नहीं होता है, तो ऐसी स्थिति में नैदानिक मूल्यांकन कई रास्ते पकड़ सकते हैं। फिर भी अच्छा पोषण एवं अविलम्ब ग्रहण अत्यावश्यक हैं।
जब सामान्य स्वास्थ्य अच्छा है, लक्षण गंभीर नहीं हैं, तथा व्यक्ति साधारणतया साड़ी रात उपवास कर सकता है, आहार के साथ प्रयोग (अतिरिक्त अल्पाहार में चीनी की मात्रा कम कर वसा और प्रोटीन लेना ही) समस्या के समाधान के लिए पर्याप्त है। अगर यह अनिश्चित है कि रक्तशर्कराल्पता के कारण ही सचमुच दौरे पड़ते हैं, तो कुछ चिकित्सक, जब दौरे पड़ते हैं उस विशेष वक्त में यह पुष्टि करने के लिए कि कथा ग्लूकोज़ का स्तर कम है, घरेलू ग्लूकोज़ मीटर (मापन यंत्र) के उपयोग की सिफारिश करेंगे। जब दौरे बराबर पड़ने लगे अथवा रोगी/रोगिणी को यह महसूस होने लगे कि उसका सिर दौरे पड़ने से पहले चक्कर खा रहा है तो ऐसी स्थिति में यह पद्यति सबसे उपयोगी हो सकती है। इस पद्यति की सबसे बड़ी खामी यह है कि यह गलत सकारात्मक उच्च दर अथवा वर्तमान समय में उपलब्ध मीटरों में अशुद्धता के कारण द्वयर्थक स्तरों का दिग्दर्शन: चिकित्सक और रोगी दानों के लिए ही सटीक सामान की जरुरत है कि कौन सा मीटर का उपयोग कर निराशाजनक और अनिर्णायक परिमाणों से बचा जा सकता है।
गंभीर लक्षण के साथ आवर्तक रक्तशर्कराल्पता के मामलों में, संगीन हालातों को छोड़कर सबसे अच्छी विधि अक्सर नैदानिक उपवास है। यह आमतौर पर अस्पताल में प्रबंधित किया जाता है और परीक्षण की अवधि रोगी की उम्र और उपवास की प्रतिक्रिया पर निर्भर करता है। एक स्वस्थ वयस्क आमतौर पर 72 घंटे के लिए, एक बच्चा 36 घंटे के लिए और एक शिशु 24 घंटे के लिए के लिए 50 मिलीग्राम/डेसीलीटर (2.8 मिमी) (50 mg/dl (2.8 mM) से ऊपर ग्लूकोज का स्तर बनाए रख सकते हैं। उपवास का उद्देश्य यह निर्धारित करना होता है कि क्या लोग (पुरूष/नारी) अपनी रक्त शर्करा के स्तर को लंबे समय तक सामान्य बनाए रख सकते हैं और चयापचय के उचित परिवर्तनों के साथ उपवास में प्रतिक्रिया कर सकते हैं। उपवास के अंत में इंसुलिन की सुराग लगभग नहीं मिलनी चाहिए तथा किटोसिस को पूरी तरह स्थापित किया जाना चाहिए। रोगी की रक्तशर्करा के स्तर की निगरानी की जाती है एवं अगर शर्करा के स्तर में गिरावट आती है तो महत्वपूर्ण नमूना उपलब्ध किया जाता है। इसके अप्रिय एवं व्ययसाध्य होने के बावजूद रक्तशर्कराल्पता की कि संगीन स्थितियों की पुष्टि अथवा खंडन करने के लिए विशेष रूप से उनमें जिनमें अत्यधिक इंसुलिन निहित होता है, नैदानिक उपवास ही एकमात्र प्रभावी पद्धति है।
संदिग्ध रक्तशर्कराल्पता की जांच की पारम्परिक पद्यति ग्लूकोज़ की मौखिक (खाकर/पीकर) सहिस्नुता परिक्षण पद्धति है, विशेषरूप से 3,4 या 5 घंटो के लिए। हालांकि 1960 के दशकों में संयुक्त राज्य में काफी लोकप्रिय रहा, फिर भी बार-बार के शोध अध्ययनों ने यह प्रमाणित किया कि दीर्घ परिक्षण की अवधि में कई स्वस्थ लोगों में शर्करा का स्तर 70 या 60 से नीचे हो जाते है, एवं कई प्रकार की महत्वपूर्ण रक्तशर्कराल्पता का पता नहीं चल पता है। खराब संवेदनशीलता और विशिष्टता के इस संयोजन के परिणामस्वरूप चिकित्सकों ने अनुभव किया कि शर्करा के चयापचय के विकारों के लिए इस परीक्षा का परित्याग कर दिया जाना चाहिए।
रक्तशर्कराल्पता को वर्गीकृत करने के कई तरीके हैं। निम्नलिखित आम कारणों एवं कारकों का उल्लेख आयु-सीमा के समूहीकृत आधार पर रक्तशर्कराल्पता में अपना योगदान कर सकते हैं, इनके साथ ही साथ कुछ ऐसे भी कारण हो सकते हैं जो अपेक्षाकृत के आयु सीमा के वर्गीकरण के स्वतंत्र हो सकते हैं। निदानशास्त्र के द्वारा वर्गीकृत सम्पूर्ण सूची के लिए रक्तशर्कराल्पता के कारण देखें.
निवारण
रक्तशर्कराल्पता के और आगे के प्रकरणों के निवारण के सर्वाधिक प्रभावी तरीका कारण पर निर्भर करता है।
मधुमेह रक्तशर्कराल्पता के आगे के प्रकरणों के जोखिम को अक्सर (लेकिन हमेशा नहीं) इंसुलिन की खुराक या अन्य औषधियों की मात्रा को कम कर, अथवा असामान्य घंटों (समय) के दौरान रक्त शर्करा के संतुलन की अधिक सावधानी पूर्वक निगरानी के द्वारा व्यायाम के उच्च स्तर, या शराब का सेवन कम से कम कर किया जा सकता है।
चयापचय की कई सहजात (जन्मजात) त्रुटियों के लिए उपवास के अंतराल को किया जाना, अथवा अतिरिक्त कार्बोहाइड्रेट का परिहार किया जाना जरुरी है। अधिक गंभीर विकारों के लिए, जैसे कि टाइप 1 ग्लाइकोज़ेन संग्रहण रोग में, हर कुछ घंटों पर मकई का आंटा के रूप में आपूर्ति कर अथवा सतत जलसेक आमाशय द्वारा निदान की व्यवस्था की जा सकती है।
उच्च मधुसुदनी रक्तशर्कराल्पता के लिए कई उपचार सटीक रूप और गंभीरता पर निर्भर करते हैं। जन्मजात उच्चमधुसुदनी के कुछ ऐसे रूप हैं जो डायऑक्साइड या औक्ट्रेओइड के उपयोग में सकारात्मक प्रतिक्रिया पेश करते हैं। अग्न्याशय के अति क्रियाशील अंश को शल्य चिकित्सा द्वारा हटाकर कम जोखिम के साथ उपचारात्मक है जब उच्च मधुसूदनी ही मुख्या केंद्र-विन्दु हो अथवा अग्नाशय के सुसाध्य इंसुलिन उत्पादक ट्यूमर के कारण हो। जब जन्मजात मधुसूदनी फ़ैल जाती है एवं औषधियों से प्रतिरक्षित हो जाती है, अंतिम उपाय के उपचार के रूप में लगभग सम्पूर्ण पैनक्रियाटेक्टोमी है, किन्तु इस अवस्था में यह कम प्रभावी और अधिक जटिलताओं से लगातार भरा होता है।
हार्मोन की कमी के कारण जैसे कि अल्पस्लेश्मीयता अथवा आधिवृक्क की कमी के कारण रक्तशर्कराल्पता आमतौर पर स्थगित हो जाती है जब उपयुक्त हारमोन बदल दिया जाता है।
क्षेपण-लक्षण एवं अन्य शल्प चिकित्सोत्तर अवस्थाओं में रक्तशर्कराल्पता सबसे अच्छे तरीके से काबू में करने का तरीका आहार में परिवर्तन है। कार्बोहाइड्रेट के साथ वसा और प्रोटीन शामिल पाचन किया को मंथर कर सकते हैं तथा इंसुलिन के स्राव को शुरू-शुरू में ही कम कर सकते हैं। इसमें कुछ ऐसे प्रकार हैं जो ग्लुकोसीडेज़ अवरोधक से उपचार पर ऐसी प्रतिक्रिया प्रदर्शित करती है, जो स्टार्च के पाचन को धीमा कर देती है।
प्रमाण्य रूप से रक्तशर्करा के निम्न स्तर के साथ प्रतिक्रियाशील रक्तशर्कराल्पता अक्सर पूर्वानुमान परेशानी (उपद्रव) है, जिसे सुबह के नाश्ते या अपराह्न के अल्पाहार के साथ वसा और प्रोटीन का सेवन कर, तथा शराब की कम मात्रा कम कर परिवर्जित किया जा सकता है।
शर्करा के निम्न स्तर के संकेत के बिना प्रमाण्यरूप से आहार के बाद अज्ञात हेतु लक्षण प्रबंधन की चुनौती है। आहार के पैटर्न में परिवर्तन लाकर कई लोगों ने सुधार का तरीका ढूंड निकाला है (अल्पाहार, चीनी से परहेज़, केवल कार्बोहाइड्रेट से भरा भोजन न लेकर मिला जुला आहार), कैफीन जातीय उत्तेजकों का सेवन कम कर, अथवा जीवन शैली में परिवर्तन लाकर तनाव को कम कर. इस लेख का निम्नलिखित अनुच्छेद देखें.
उपचार
रक्तशर्कराल्पता के प्रबंधन में कारण का निर्धारण कर, रक्तशर्कराल्पता के स्तर को तत्काल सामान्य तक पहुंचा देना शामिल है, तथा ऐसे उपाय भी कर लिए जाय कि भविष्य में ऐसी घटनाओं की पुनराक्रित रोकी जाय.
रक्तशर्करा के स्तर को 10-20 ग्राम कार्बोहाइड्रेट लेकर (या रक्त में प्राप्तकर) मिनटों में सामान्य तक ऊपर उठाया जा सकता है। अगर व्यक्ति होश में हो तथा निगलने में सक्षम हो तो वह इसे आहार के रूप अथवा पेय के रूप में ले सकता है। कार्बोहाइड्रेट की यह मात्रा लगभग 3-4 आउन्स (100-120 ml) संतरे सेव, अथवा अंगूर के रस में निहित है, हालांकि फलों के रस में फल शर्करा (प्रोक्टोज़) का उच्चतर अनुपात होता है जो कि शुद्ध द्राक्षा शर्करा की तुलना में बहुत धीरे-धीरे च्यापचयित होता है, वैकल्पिक रूप से लगभग 4-5 आउन्स (120-150 ml) नियमित (गैर-आहार) सोडा भी उतना ही कारगार हो सकता है जितना कि रोटी का एक टुकड़ा, लगभग 4 बिस्कुट या श्वेतसार (स्टार्च) से भरे जो जन की एक परसन. श्वेतसार सहज ही जल्दी पचकर शर्करा में बदल जाता है (अगर व्यक्ति मधुमेही टाइप 2 रोधी औषधि एक्रबोस का सेवन न करता हो तो, किन्तु वसा अथवा प्रोटीन साथ में लेने से पाचन क्रिया मंथर पद जाती है। सुधार के लक्षणों की शुरूआती सुचना 5 मिनटों में ही मिलने लगती है हालांकि पूरी तरह से सुधार में 10 से 20 मिनट तो लग ही जाएंगे. अत्यधिक आहार लेने से सुधार की गति त्वरित नहीं होती है अगर व्यक्ति को मधुमेह है तो बाद में चलकर उच्च रक्तशर्करा पैदा होने लगेगी.
अगर कोई व्यक्ति रक्तशर्कराल्पता के ऐसे गम्भित प्रभावों को झेल रहा है उन्हें (लड़ाकूपन के कारण) नहीं सकते अथवा (दौरे या बेहोशी के कारण) सक्नामी नहीं चाहिए कि मुहं के जरिए कुछ भी उन्हें खिला दिया जाए, चिकित्सा कर्मी जैसे कि EMTs और परचिकित्सक, अथवा अस्पताल के कर्मचारी IV की व्यवस्था पर अतः शिरा द्राक्षा-शर्करा दे सकते हैं, जिसकी सांद्रता उम्र के आधार पर अलग-अलग होनी चाहिए (शिशुओं को 2cc/kg में डेक्सट्रोज़, एवं वयस्कों के लिए 50%). इन तरल घोलों को देने में सावधानी अवश्य बरतनी चाहिए क्योंकि अगर IV छन-छन कर अन्दर फ़ैल जाता है तो वे अति अस्थ्यिक्ष्यी हो सकते हैं। अगर एक IV की स्थापना नहीं की जा सकती है तो, रोगी को ग्लुकॉगन का 1 से 2 मिलीग्राम अतः मांसपेशियों इंजेक्शन दिया जा सकता है। मधुमेही रक्तशर्कराल्पता में उपचार की अधिक से अधिक जानकारी मिल सकती है।
एक ऐसी स्थिति जब श्वेतसार (स्टार्च) ग्लूकोज़ या सुक्रोस की अपेक्षा कम प्रभावी हो सकता है अगर मधुमेह व्यक्ति एक्रबोस औषधि ले रहा हो तो. चूंकि एक्राबोस एवं अन्य अल्प ग्लुकोसिडेस (अवरोधी औषधियां) श्वेतसार (स्टार्च) एवं अन्य शर्करा की मोनोसैकाराइड्स में खण्डित होने से रोकथाम करती हैं जो शरीर में शोषित हो सकता है, इन औषधियों का सेवन करने वाले रोगियों को मोनोसैकाराइड्स से युक्त आहार जैसे कि ग्लूकोज़ की गोलियां, मधु, या रस ग्रहण करना चाहिए ताकि रक्तशर्कराल्पता को विपर्यित कर दिया जाय.
समग्र दवा के रूप में रक्तशर्कराल्पता
रक्तशर्कराल्पता समकालीन वैकल्पिक औषधि के पर्याय की शब्दावली भी है जो परिवर्तित मनोदशा एवं व्यक्तिपरक संज्ञात्मक क्षमता, कभी-कभी अधिवृक्कीय लक्षणों के साथ आवर्ती संबंध जिसका रक्तशर्करा के निम्न स्तर से संबंध हो भी सकता है और नहीं भी, सन्दर्भित करती है। प्राथमिक तौर पर परिवर्तित मनोदशा, व्यवहार, एवं मानसिक क्षमता के अनुसार लक्षण भी होतें हैं। इस अवस्था का इलाज आमतौर पर आहार में परिवर्तनों के द्वारा किया जाता है जिसकी सीमा साधारण से व्यापक और विस्तारित भी होती है। लोगों को इस अवस्था के प्रबंधन का परामर्श देना वैकल्पिक औषधि का केन्द्रविंदु है।
इन्हें भी देखें
- रक्तशर्काधिकता (हाइपरग्लिकेमिया)
- (शर्करा) ग्लूकोज़
- (मधुमेह) डायबेटीज़
- मधुमेही सम्मूर्छा (डायबेटिक कोमा)
- मधुमेही रक्तशर्कराल्पता
- मधुमेही रक्तशर्कराल्पता पत्रिका
- हाइपरइंसुलिनेमिक रक्तशर्कराल्पता
- जन्मजात हाइपरइंसुलिनेमिज्म
- अज्ञातहेतुक रक्तशर्कराल्पता
- भोजन के बाद का अज्ञातहेतुक सिंड्रोम
- प्रतिक्रियाशील रक्तशर्कराल्पता
- केटोटिक रक्तशर्कराल्पता
- सहज रक्तशर्कराल्पता
- इंसुलिनोमा
सन्दर्भ
- ↑ hypoglycemia at Dorland's Medical Dictionary
- ↑ साँचा:cite book
- ↑ अ आ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ साँचा:cite web
- ↑ अ आ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ अ आ इ साँचा:cite book
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ साँचा:cite book
- ↑ 20 वाईट एनएच, स्कोर डी, क्रायर पिई, बिअर डीएम्, लेवंदोसकी एल, सैनटिअगो जेवी: आइडेनटीफ़िकेशन ऑफ़ टाइप 1 डैबेटिक पेशंट्स एट इंकक्रीस्ड रिस्क फॉर हाईपोग्लाईसेमिया दिउरिंग इंटेंसिव थेरापी स्क्रिप्ट त्रुटि: "webarchive" ऐसा कोई मॉड्यूल नहीं है।.एन इंग्ल जे मेड 308:485–491, 1983 स्क्रिप्ट त्रुटि: "webarchive" ऐसा कोई मॉड्यूल नहीं है।
- ↑ 21 बोल्ली जीबी, डे फियो पी, डे कॉस्मो एस, पेरिएलो जी, वेंचुरा एम्एम्, मस्सी-बेनेडेटि ऍम, सैंटटियूसनियो ऍफ़, गेरीच जेई, बरुनेट्टी पी: अ रिलैय्बल एंड रिप्रोड्युसिबल टेस्ट फॉर एडिक्युएट ग्लूकोज़ काउंटररेगुलेशन इन टाइप 1 डायबटीज़ स्क्रिप्ट त्रुटि: "webarchive" ऐसा कोई मॉड्यूल नहीं है।.मधुमेह 33:732-737, 1984 स्क्रिप्ट त्रुटि: "webarchive" ऐसा कोई मॉड्यूल नहीं है।
- ↑ स्क्रिप्ट त्रुटि: "citation/CS1" ऐसा कोई मॉड्यूल नहीं है।
- ↑ साँचा:cite book
- ↑ साँचा:cite web
- ↑ स्क्रिप्ट त्रुटि: "citation/CS1" ऐसा कोई मॉड्यूल नहीं है।
- ↑ स्क्रिप्ट त्रुटि: "citation/CS1" ऐसा कोई मॉड्यूल नहीं है।
- ↑ साँचा:cite web
http://www.diabetesmine.com/2010/07/enjects-glucapen-diabetes-answer-to-the-epipen.htmसाँचा:category handlerसाँचा:main otherसाँचा:main other[dead link]
बाहरी कड़ियाँ
- Articles with hatnote templates targeting a nonexistent page
- Articles needing additional references from August 2009
- Articles with invalid date parameter in template
- All articles needing additional references
- Articles with dead external links from जून 2020
- अंतःस्राव विज्ञान
- चिकित्सा आपात स्थिति
- मेटाबोलिक विकारों