मूत्र मार्ग संक्रमण
| मूत्र पथ का संक्रमण वर्गीकरण एवं बाह्य साधन | |
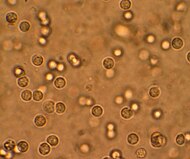
| मूत्र पथ संक्रमण से पीड़ित व्यक्ति के मूत्र में बहुत सी श्वेत रक्त कणिकाएँ दिख रही हैं। | |
| आईसीडी-१० | N39.0 |
| आईसीडी-९ | 599.0 |
| डिज़ीज़-डीबी | 13657 |
| मेडलाइन प्लस | 000521 |
| ईमेडिसिन | emerg/625 साँचा:eMedicine2 |
| एम.ईएसएच | D014552 |
मूत्र पथ का संक्रमण (यूटीआई) एक बैक्टीरिया जनित संक्रमण है जो मूत्रपथ के एक हिस्से को संक्रमित करता है। जब यह मूत्र पथ निचले हिस्से को प्रभावित करता है तो इसे सामान्य मूत्राशयशोध (मूत्राशय का संक्रमण) कहा जाता है और जब यह ऊपरी मूत्र पथ को प्रभावित करता है तो इसे वृक्कगोणिकाशोध (गुर्दे का संक्रमण) कहा जाता है। निचले मूत्र के लक्षणों में दर्द सहित मूत्र त्याग और बार-बार मूत्र त्याग या मूत्र त्याग की इच्छा (या दोनो) शामिल हैं जबकि वृक्कगोणिकाशोध में निचले यूटीआई के लक्षणों के साथ बुखार और कमर में तेज दर्द भी शामिल होते हैं। बुजुर्ग व बहुत युवा लोगों में लक्षण अस्पष्ट या गैर विशिष्ट हो सकते हैं। दोनो प्रकार के संक्रमणों के मुख्य कारक एजेंट एस्केरीशिया कॉली हैं, हलांकि अन्य दूसरे बैक्टीरिया, वायरस या फफूंद भी कभी कभार इसके कारण हो सकते हैं।
मूत्र पथ के संक्रमण, पुरुषों की तुलना में महिलाओं में अधिक आम हैं, आधी महिलाओं को उनके जीवन में कम से कम एक बार संक्रमण होता है। संक्रमण का बार-बार होना आम बात है। जोखिम कारकों में महिला शरीर रचना विज्ञान, शारीरिक संबंध और परिवार का इतिहास शामिल है। यदि वृक्कगोणिकाशोध होता है तो इसके बाद मूत्राशय संक्रमण होता है जो कि रक्त जनित संक्रमण के परिणामस्वरूप हो सकता है। स्वस्थ युवा महिलाओं में निदान का आधार मात्र लक्षण भी हो सकते हैं। वे जिनमें अस्पष्ट लक्षण होते हैं, निदान कठिन हो सकता है क्योंकि बैक्टीरिया बिना संक्रमण हुये भी उपस्थित हो सकते हैं। जटिल मामलों में या उपचार के विफल होने पर, एक मूत्र कल्चर उपयोगी हो सकता है। नियमित संक्रमण वाले लोगों में, एंटीबायोटिक की हल्की खुराक को निवारक उपाय के रूप में उपयोग किया जा सकता है।
गैर जटिल मामलों में, एंटीबायोटिक की हल्की खुराक से, मूत्र पथ संक्रमणों का उपचार आसानी से हो जाता है, हलांकि इस स्थिति में उपचार के लिये उपयोग किये जाने वाले कई एंटीबायोटिक के प्रति प्रतिरोध बढ़ रहा है। जटिल मामलों में, लंबी अवधि तक या अंतः शिरा एंटीबायोटिक के उपयोग की जरूरत पड़ सकती है और यदि लक्षण दो या तीन दिन में बेहतर नहीं होते हैं तो अतिरिक्त निदान परीक्षणों की जरूरत हो सकती है। महिलाओं में बैक्टीरिया जनित संक्रमणों के सबसे आम उदाहरण मूत्र पथ संक्रमण हैं, क्योंकि 10% महिलाओं में वार्षिक रूप से मूत्र पथ संक्रमण विकसित होते हैं।
चिह्न और लक्षण

निचले मूत्र पथ संक्रमण को मूत्राशय संक्रमण भी कहा जाता है। सबसे आम लक्षण मूत्र त्याग करते समय जलन और योनि स्राव की अनुपस्थिति में बार-बार मूत्र त्याग (या मूत्र त्याग की इच्छा) तथा गंभीर दर्द।[१] ये लक्षण हल्के से गंभीर तक हो सकते हैं[२] और एक स्वस्थ महिला में औसत रूप से छः दिन तक बने रह सकते हैं।[३] जघन हड्डी के ऊपर या निचली पीठ में दर्द हो सकता है। ऊपरी मूत्र पथ संक्रमण या वृक्कगोणिकाशोध से पीड़ित लोगों में कमर में तेज दर्द, बुखार या मिचली और उल्टी के साथ निचले मूत्र पथ संक्रमण के परंपरागत लक्षण भी हो सकते हैं।[२] कभी-कभार मूत्र में रक्त की कुछ मात्रा की उपस्थिति भी हो सकती है[४] या प्यूरिया (मूत्र में मवाद) की कुछ मात्रा भी दिख सकती है।[५]
बच्चों में
छोटे बच्चों में, मूत्र पथ संक्रमण (यूटीआई) का एकमात्र लक्षण बुखार हो सकता है। स्पष्ट लक्षणों की अनुपस्थिति में दो बरस से कम उम्र की लड़कियों और एक बरस से कम उम्र के लड़कों में बुखार के लक्षणों की उपस्थिति में कई चिकित्सा संगठन मूत्र कल्चर कराने की अनुशंसा करते हैं। शिशु भोजन लेना कम कर सकते हैं, उल्टी कर सकते हैं, अधिक सो सकते हैं और पीलिया के लक्षण भी दिखा सकते हैं। कुछ बड़े बच्चों में, मूत्र असंयम (मूत्राशय नियंत्रण का हानि) की नयी शुरुआत हो सकती है।[६]
बुज़ुर्गों में
वृद्ध लोगों में मूत्र पथ लक्षण निरंतर क्षीण हो जाते हैं।[७] केवल असंयम, मानसिक स्थिति में परिवर्तन या थकान जैसे लक्षणों के साथ इसकी उपस्थिति के संकेत अस्पष्ट हो सकते हैं।[२] जबकि कुछ लोग, स्वास्थ्य सेवा प्रदाताओं के पास घाव की सड़न, रक्त के किसी संक्रमण के प्राथमिक लक्षणों के साथ जा सकते हैं।[४] इसका निदान काफी जटिल हो सकता है क्योंकि बुज़ुर्गों में असंयम या मनोभ्रंश पहले से उपस्थित हो सकता है।[७]
कारण
मूत्र पथ संक्रमण के 80–85% मामलों का कारण ई. कॉली होता है, जिसमें से स्टेफिलोकॉकस सैप्रोफाइटिकस 5–10% मामलों का कारण होता है।[१] कभी-कभार ये वायरस जनित या फफूंद जनित संक्रमण भी हो सकते हैं।[८] बैक्टीरिया जनित अन्य कारणों में निम्नलिखित शामिल हैं:क्लेब्सिएला, प्रोटियस, स्यूडोमोनस और एंट्रोबैक्टर। यह असामान्य है और आम तौर पर मूत्र प्रणाली या मूत्र कैथेटराइजेशन की असमान्यताओं से संबंधित है।[४]स्टैफिलोकॉकस ऑरियस के कारण हुआ मूत्र पथ संक्रमण आम तौर पर रक्त अस्थि संक्रमण के बाद होता है।[२]
यौन संबंध
युवा और यौन सक्रिय महिलाओं में, मूत्राशय संक्रमणों का 75–90%, यौन गतिविधियों के कारण होता है, इसमें संक्रमण का जोखिम यौन सक्रियता से संबंधित होता है।[१] शब्द "हनीमून मूत्राशयशोध" आरंभिक विवाह अवधि के दौरान होने वाले इस तथ्य से संबंधित है। रजोनिवृत्ति के बाद वाली महिलाओं में यौन संबंध गतिविधियां यूटीआई के विकास का जोखिम को प्रभावित नहीं करती हैं। यौन सक्रियता से अलग, स्पर्मिसाइड का उपयोग भी यूटीआई का जोखिम बढ़ा देता है।[१]
पुरुषों की तुलना में महिलाओं में यूटीआई अधिक होता है क्योंकि महिलाओं में मूत्रमार्ग अधिक छोटा तथा गुदा के अधिक पास होता है।[९] रजोनिवृत्ति के साथ महिलाओं में एस्ट्रोजन स्तर कम होते जाते हैं और पूर्व सक्रिय रूप से योनि में रहने वाले जीवाणुओं की हानि के कारण मूत्र पथ संक्रमण का जोखिम बढ़ जाता है।[९]
मूत्र कैथेटर
मूत्र कैथेटराइज़ेशन मूत्र पथ संक्रमणों का जोखिम बढ़ा देता है। बैक्टेरियूरिया (मूत्र में बैक्टीरिया) का जोखिम 3 से 6 प्रतिशत, प्रतिदिन के बीच है और रोगनिरोधी [[|प्रतिजैविक|ऐंटीबायोटिक]] लक्षणात्मक संक्रमणों को कम करने में प्रभावी नहीं हैं।[९] केवल जरूरी होने पर तथा प्रविष्ट कराने के लिये असेप्टिक तकनीक द्वारा कैथेटराइज़ेशन कराने से और कैथेटर के बंद पड़ने वाले निकास को बाधा रहित रखकर संबंधित संक्रमण के जोखिम को कम किया जा सकता है।[१०][११][१२]
अन्य
परिवारों में मूत्राशय संक्रमण की एक पूर्ववृत्ति उपस्थित हो सकती है। अन्य जोखिमों कारकों मेंमधुमेह,[१] being खतना न होना और बड़ी प्रोस्टेट ग्रंथि होना शामिल हैं।[२] जटिल कारक अस्पष्ट हैं और इनमें शारीरिक, कार्यात्मक, या चयापचयी असमान्यताओं की पूर्ववृत्ति शामिल है। जटिल यूटीआई का उपचार अधिक कठिन हैं और आम तौर पर इसमें अधिक अधिक आक्रामक मूल्यांकन, उपचार और फॉलोअप की जरूरत पड़ती है।[१३] बच्चों में यूटीआई वेसिकोयूरेटल रिफ्लक्स (मूत्राशय में मूत्रनली या गुर्देसे मूत्रका असामान्य प्रवाह) तथा कब्ज़ से जुड़ा है।[६]
रीढ़ की हड्डी में चोट से पीड़ित लोगों में मूत्र पथ संक्रमण का जोखिम बढ़ ताजा है क्योंकि वे कैथेटर का काफी उपयोग करते हैं और इसके लिये मूत्रत्याग शिथिलता भी आंशिक रूप से जिम्मेदार होती है।[१४] इस जनसंख्या में संक्रमण का सबसे आम कारण यही है तथा साथ ही अस्पताल में भर्ती होने का भी सबसे आम कारण यही है।[१४]साथ ही, इस जनसंख्या में रोकथाम व उपचार के लिये क्रेनबेरी रस या क्रेनबेरी पूरक अप्रभावी साबित होते हैं।[१५]
रोगजनक
वह बैक्टीरिया, जो मूत्र पथ संक्रमण के लिये आम तौर पर जिम्मेदार है, मूत्रनलिका के माध्यम से मूत्राशय में प्रवेश करता है। हलांकि, संक्रमण रक्त या लसीका द्वारा भी हो सकता है। ऐसा विश्वास किया जाता है कि बैक्टीरिया आम तौर पर आंत्र द्वारा मूत्रमार्ग में प्रवेश करता है और अपनी शारीरिक बनावट के कारण महिलाओं में इसके होने का अधिक जोखिम होता है। मूत्राशय में प्रवेश हासिल करने का बाद, ई. कॉली खुद को मूत्राशय की दीवार से चिपका देते हैं और एक बायोफिल्म का निर्माण करते हैं जो लड़के की रोग प्रतिरोधक प्रतिक्रिया में प्रतिरोध पैदा करती है।[४]
रोकथाम
यूटीआई की आवृत्ति को न रोक सकने में अक्षम रहे कई उपाय किये गये हैं जिनमें गर्भनिरोधक गोलियां या कंडोम, शारीरिक संबंधों के तुरंत बाद मूत्र त्याग करना, विशेष प्रकार का अंडरवियर, मूत्र त्याग या मलत्याग के बाद निजी स्वच्छता के लिये उपयोग किये जाने वाले उपाय या किसी व्यक्ति द्वारा नहाना या शॉवर लेना शामिल हैं।[१] इसी तरह से मूत्र को रोकना, अवरोध का उपयोग और नलधावन (डाउचिंग) के प्रभावों पर साक्ष्य की कमी है।[९]
वे लोग जिनको नियमित मूत्र पथ संक्रमण होता है और जो गर्भनिरोध के उपाय के रूप में स्पेर्मिसाइड या डायाफ्राम का उपयोग करते हैं उनको वैकल्पिक विधि के उपयोग की सलाह दी जाती है।[४] क्रेनबेरी (रस या कैप्स्यूल) नियमित संक्रमण से पीड़ित उन लोगों में इसके होने को कम कर सकता है,[१६][१७] लेकिन लंबी अवधि के सहिष्णुता एक मुद्दा है[१६] और 30% से अधिक मामलों में जठरांत्र समस्या होती है।[१८] दिन में दो बार का उपयोग एक बार के उपयोग से बेहतर हो सकता है।[१९] 2011 में, अंतः योनि प्रोबायोटिक्स के अतिरिक्त अध्ययन की आवश्यकता है जिससे इसकी प्रभावशीलता का निर्धारण हो सके।[४] स्पर्मिसाइड रहित कंडोम या जन्म गर्भ निरोधक गोलियों का उपयोग गैर जटिल मूत्र पथ संक्रमण के जोखिम को नहीं बढ़ाता है।[२०]
उपचार (दवायें)
वे लोग जिनको नियमित संक्रमण होता है, उनके लिये दैनिक एंटीबायोटिक का एक लंबा कोर्स प्रभावी होता है।[१]नियमित रूप से उपयोग की जाने वाली दवाओं में नाइट्रोफ्यूरेटॉएन और ट्राइमेथोप्रिम/सल्फामेथॉक्सेज़ोल शामिल हैं।[४] मेथेनामाइन एक और एजेंट है जो इसके लिये नियमित तौर पर उपयोग किया जाता है क्योंकि मूत्राशय, जहां अम्लता कम होती है यह फॉर्मएल्डीहाइड उत्पन्न करता है जिसके प्रति प्रतिरोध विकसित नहीं होता है।[२१] वे मामले जो संभोग से संबंधित संक्रमणों वाले हैं, उनमें बाद में एंटीबायोटिक लेना उपयोगी हो सकता है।[४] रजोनिवृत्त महिलाओं में, स्थानीय योनि संबंधी एस्ट्रोजन पुनरावृत्ति को कम करता देखा गया है। स्थानीय क्रीमों के विपरीत, पेसरीज़ से योनि के एस्ट्रोजन का उपयोग, एंटीबायोटिक की हल्की खुराक की तुलना उपयोगी नहीं पाया गया है।[२२] 2011 तक, कई सारे टीके विकसित किये गये हैं।[४]
बच्चों में
निवारक एंटीबायोटिक द्वारा बच्चों में मूत्र पथ संक्रमण की कमी के साक्ष्य बेहद खराब हैं।[२३] यदि किडनी संबंधी कोई अन्य अंतर्निहित असमान्यता न हो तो बार-बार होने वाले यूटीआई आगे होने वाली गुर्दे की समस्याओं का बेहद कम संभावित कारण होता है, यह वयस्कों में होने वाले गंभीर गुर्दा रोग का मात्र एक तिहाई (0.33%) प्रतिशत से भी कम होता है।[२४]
निदान
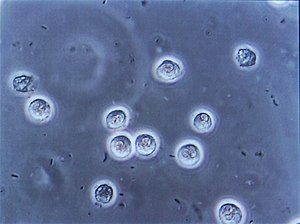
प्रत्यक्ष मामलों में, मात्र लक्षणों के आधार पर बिना प्रयोगशाला परीक्षणों की पुष्टि के निदान व उपचार किया जा सकता है। जटिल व संदिग्ध मामलों में मूत्र विश्लेषण द्वारा यूरीनरी नाइट्रेट, श्वेत रक्त कणिकाओं (ल्यूकोसाइट्स) या ल्यूकोसाइट ईस्टरेस की उपस्थिति को देख कर पुष्टि करना उपयोगी हो सकता है। एक अन्य परीक्षण यूरिन माइक्रोस्कोपी होता है, जो कि लाल रक्त कणिकाओं, श्वेत रक्त कणिकाओं या बैक्टीरिया की उपस्थिति की जांच करता है। मूत्र कल्चर तब सकारात्मक माना जाता है जब यह बैक्टीरिया कॉलोनी गणना को आम मूत्र पथ जीवों के प्रति मिली 103 कॉलोनी फॉर्मिंग यूनिट के बराबर या अधिक बताता है। इन कल्चर के माध्यम से एंटीबायोटिक संवेदनशीलता की भी जांच की जा सकती है, जो इनको एंटीबायोटिक उपचार के चयन में भी उपयोगी बनाता है। हलांकि, नकारात्मक कल्चर वाली महिलायें एंटीबायोटिक उपचार से भी बेहतर हो सकती हैं।[१] मूत्र पथ संक्रमणों के लक्षणों के अस्पष्ट होने तथा विश्वसनीय परीक्षणों की अनुपस्थिति के कारण बुजुर्गों में निदान करना कठिन हो सकता है।[७]
वर्गीकरण
मूत्र पथ संक्रमण में केवल निचला मूत्र पथ शामिल हो सकता है जिस स्थिति में इसे मूत्राशय संक्रमण कहा जाता है। दूसरी तरह से इसमें ऊपरी मूत्र पथ शामिल हो सकता है जिस स्थिति में इसे वृक्कगोणिकाशोध कहते हैं। यदि मूत्र में बैक्टीरिया की महत्वपूर्ण मात्रा शामिल हो लेकिन कोई लक्षण न हों तो इस स्थिति को स्पर्शोन्मुख जीवाणुमेह (एसिम्पटोमेटिक बैक्टेरियूरिया) कहते हैं।[२] यदि मूत्र पथ संक्रमण में ऊपरी पथ शामिल हो और व्यक्ति को बहुमूत्र रोग हो, वह गर्भवती हो, पुरुष हो या वह कमजोर प्रतिरक्षातंत्र वाला हो तो इसे जटिल स्थिति कहते हैं।[३][४] यदि महिला स्वस्थ और रजोनिवृति से पूर्व वाली स्थिति में हो तो इसे जटिल कहा जाता है।[३] वे बच्चे जिनमें मूत्र पथ संक्रमण बुखार से जुड़ा हो तो उनमें इसे ऊपरी मूत्र पथ संक्रमण माना जाता है।[६]
बच्चों में
बच्चों में मूत्र पथ संक्रमण के निदान के लिये एक सकारात्मक मूत्र कल्चर की आवश्यकता होती है। संग्रहण के लिये उपयोग की गयी विधि के लिये संदूषण एक गंभीर चुनौती पैदा करता है, इस प्रकार, बीच की धारा के “स्पष्ट मिलान” नमूने के लिये 105 CFU/mL कट-ऑफ का उपयोग किया जाता है, कैथेटर से प्राप्त किये गये नमूने के लिये 104 CFU/mL कटऑफ का उपयोग किया जाता है और सुप्राप्यूबिक एस्पिरेशन (सुई द्वारा मूत्राशय से सीधे निकाले गये नमूने) के लिये 102 CFU/mL कटऑफ का उपयोग किया जाता है। कल्चर के दौरान संदूषण की उच्च दर के चलते नमूनों का "यूरिन बैग" द्वारा संग्रह विश्व स्वास्थ्य संगठन द्वारा हतोत्साहित किया जाता है और टॉयलट प्रशिक्षितों की अनुपस्थिति में कैथेटराइज़ेशन को तजरीह दी जाती है। अमेरिकन एकेडमी ऑफ पीडियाट्रिक्स जैसे कुछ, ऐसे सभी दो वर्ष से छोटे व मूत्र पथ संक्रमण से पीड़ित सभी बच्चों के लिये रेनल अल्ट्रासाउंड और वॉयडिंग क्रिस्टोयूरेथ्रोग्राम (मूत्र त्याग करते समय किसी व्यक्ति के मूत्रमार्ग और मूत्राशय को वास्तविक समय एक्स-रे द्वारा देखना) की अनुशंसा करते हैं। हलांकि, यदि समस्यायें मिलती हैं तो, प्रभावी उपचार की कमीं के कारण तो दूसरे जैसे कि नेशनल इंस्टीट्यूट फॉर क्लीनिकल एक्सीलेंस, छः माह से छोटे या असमान्य परिणामों वाले बच्चों में केवल नियमित इमेजिंग की अनुशंसा करते हैं।[६]
विभेदक निदान
सर्विसाइटिस (गर्भाशय ग्रीवा की सूजन) या वैजिनाइटिस (योनि की सूजन) से पीड़ित महिलाओं और यूटीआई के लक्षणों वाले युवाओं में क्लमीडिया ट्रैकोमेटिस या नाइसेरिया गोनोरिया संक्रमण भी एक कारण हो सकता है।[२][२५] वैजिनाइटिस का एक कारण यीस्ट संक्रमण भी हो सकता है।[२६] यूटीआई लक्षणों के एकाधिक एपीसोड वाले लोगों में इंटरस्टिशल सिस्टिसिस (मूत्राशय का गंभीर दर्द) हो सकता है लेकिन मूत्र कल्चर नकारात्मक बना रहता है और एंटीबायोटिक से कोई सुधार भी नहीं होता है।[२७] प्रॉस्टेटाइटिस (पौरुष ग्रंथि की सूजन) को भी विभेदक निदान में शामिल किया जा सकता है।[२८]
उपचार
एंटीबायोटिक ही मुख्य उपचार है। पहले कुछ दिनों में फोनाज़ोपिराइडिन को एंटीबायोटिक के साथ दिया जाता है, जिससे कि मूत्राशय संक्रमण के दौरान महसूस की जाने वाली जलन और व्यग्रता से आराम मिल सके।[२९] हलांकि इसके उपयोग से जुड़ी सुरक्षा चिंताओं के कारण इसे नियमित तौर पर अनुशंसित नहीं किया जाता है, विशेष रूप से मेथेमोग्लोबिनेमिया(रक्त में मेथेमोग्लोबिन में सामान्य से अधिक स्तर) के बढ़े जोखिम के कारण।[३०] एसेटामिनोफिन (पैरासेटेमॉल) को बुखार के लिये उपयोग किया जा सकता है।[३१]
बार-बार यूटीआई होने की समस्या से पीड़ित महिलाओं में, केवल आरंभिक उपचार के विफल होने की स्थिति में चिकित्सा फॉलो-अप के साथ लक्षणों के प्रकट होने पर स्व-उपचार लाभदायक हो सकता है। एंटीबायोटिक के लिये दवा का पर्चा, फोन द्वारा फार्मासिस्ट को दिया जा सकता है।[१]
गैर जटिल
गैर जटिल संक्रमणों का केवल लक्षणों के आधार पर निदान व उपचार किया जा सकता है।[१] मौखिक एंटीबायोटिक जैसे ट्राइमैथोप्रिम/सल्फामेथाक्साज़ोल (TMP/SMX), सेफालोस्प्रिन, नाइट्रोफ्यूरैन्टॉएन या फ्लूरोक्विनोलोन पर्याप्त रूप से बेहतर होने की अवधि को कम करते हैं और ये सभी समान रूप से प्रभावी होते हैं।[३२] ट्राइमेथोप्रिम, TMP/SMX या फ्लोरोक्विनोलोन के साथ तीन दिनों का उपचार आम तौर पर पर्याप्त होता है जबकि नाइट्रोफ्यूरैन्टॉएन को 5–7 दिन लगते हैं।[१][३३] उपचार के साथ, 36 घंटों के भीतर लक्षण बेहतर होने चाहिये।[३] कुछ दिनों या सप्ताहों के भीतर लगभग 50% लोग बिना उपचार के बेहतर हो जाते हैं।[१] इन्फेक्शस डिसीज़ सोसाइटी ऑफ अमेरिका, फ्लोरोक्विनोलोन को इस वर्ग की दवाओं के प्रति प्रतिरोध उत्पन्न होने के कारण प्रथम उपचार के रूप में अनुशंसित नहीं करती है।[३३] इस एहतियात के बावजूद, इन दवाओं के व्यापक उपयोग के कारण इस तरह की दवाओं के प्रति कुछ प्रतिरोध विकसित हो गया है।[१] कुछ देशों में अकेले ट्राइमैथोप्रिम को ही TMP/SMX के बराबर माना जाता है।[३३] सरल यूटीआई के लिये, अक्सर बच्चे तीन दिन के एंटीबायोटिक उपचार पर प्रतिक्रिया दे देते हैं।[३४]
वृक्कगोणिकाशोध
मौखिक एंटीबायोटिक्स या अंतःशिरा एंटीबायोटिक के अधिक लंबे उपचार द्वारा, वृक्कगोणिकाशोध का सामान्य मूत्राशय संक्रमण की तुलना में अधिक आक्रामक ढ़ंग से उपचार किया जाता है।[३५] मौखिक फ्लोरोक्विनोलोन सिप्रोफ्लॉक्सासिन को आम तौर पर उन क्षेत्रों में उपयोग किया जाता है जहां पर प्रतिरोध दर 10% से कम है।यदि स्थानीय प्रतिरोध दर 10% से अधिक है तो, अक्सर अंतःशिरा सैफ्ट्रियाक्सोन की अनुशंसा की जाती है।वे लोग जिनमें अधिक जटिल लक्षण दिखाते हैं, दिये जा रहे एंटीबायोटिक्स के लिये अस्पताल में भर्ती किये सकते है।[३५] दो या तीन दिनों के उपचार से यदि लक्षणों में सुधार न हो तो गर्दे की पथरी के कारण मूत्र बाधा के बारे में विचार किया जा सकता है।[२][३५]
महामारी-विज्ञान
महिलाओं में मूत्र पथ संक्रमण सबसे अधिक निरंतर होने वाले बैक्टीरिया जनित संक्रमण हैं।[३] ये संक्रमण 16 से 35 वर्ष की उम्र में सबसे अधिक होते हैं, जिनमें से 10% महिलाओं को हर साल संक्रमण होता है और 60% को जीवन के किसी न किसी समय पर होता रहता है।[१][४] पुनः होना सामान्य बात है और लगभग आधे लोगों को एक ही वर्ष के भीतर दूसरी बार संक्रमण होता है। पुरुषों की तुलना में महिलाओं में मूत्र पथ संक्रमण चार गुना तक अधिक होता है।[४] वृक्कगोणिकाशोध 20-30 गुना कम बार होता है।[१] लगभग 40% तक मामलों की संख्या के साथ ये अस्पताल से अर्जित संक्रमणों के सबसे आम कारण है।[३६] महिलाओं में मूत्र में स्पर्शोन्मुख बैक्टीरिया की दर उम्र के साथ बढ़ती है, बच्चे जनने की उम्र के दौरान यह 2 से 7 प्रतिशत से ले कर देखभाल घरों में बुजुर्ग महिलाओं के साथ यह 50% तक होती है।[९] 75 वर्षों से अधिक की उम्र वाले पुरुषों में मूत्र में स्पर्शोन्मुख बैक्टीरिया की दर 7-10% तक होती है।[७]
10% लोगों को, मूत्र पथ संक्रमण उनके बचपन में प्रभावित कर सकता है।[४] बच्चों में, तीन माह से कम की उम्र के खतनारहित बालकों में मूत्र पथ संक्रमण सबसे आम है, जिसके बाद एक वर्ष से कम उम्र की बालिकाओं का नंबर आता है।[६] बच्चों के बीच इसके होने की आवृत्ति के आंकलन काफी विविध हैं। जन्म से लेकर दो वर्ष की उम्र तक वाले बच्चों के समूह में बुखार होने पर 2 से 20% बच्चों में यूटीआई का निदान होता है।[६]
समाज व संस्कृति
संयुक्त राज्य अमरीका में मूत्र पथ संक्रमण के कारण लगभग हर वर्ष, 7 मिलियन कार्यालय दौरे, एक मिलियन आकस्मिक विभाग दौरे और एक लाख अस्पताल भर्ती मामले होते हैं।[४] काम पर समय की हानि और स्वास्थ्य देखभाल के आधार पर इन संक्रमणों की लागत काफी महत्वपूर्ण है। संयुक्त राज्य अमरीका में उपचार की प्रत्यक्ष वार्षिक लागत का आंकलन लगभग 1.6 बिलियन अमरीकी डॉलर है।[३६]
इतिहास
मूत्र पथ संक्रमणों का वर्णन प्राचीन काल से किया जा रहा है और इसका पहला दस्तावेज़ित वर्णन ई.पू.1550 के एबरस पेपाइरस में मिलता है।[३७] मिस्रियों द्वारा इसको "मूत्राशय से ताप का निकलना" की तरह बताया गया है।[३८] 1930 में एंटीबायोटिक की उपलब्धता होने तक प्रभावी उपचार नहीं हो पाता था जिसके पूर्व जड़ीबूटियां,रक्त निष्कासन तथा अन्य चीजें उपयोग की जाती थीं।[३७]
गर्भावस्था में
गुर्दा संक्रमण के जोखिम के कारण, मूत्र पथ संक्रमण, गर्भावस्था के दौरान अधिक चिंताजनक होता है। गर्भावस्था के दौरान, उच्च प्रोजेस्टेरोन स्तर, मूत्रवाहनी और मूत्राशय के मांसपेशीय क्षमता को घटाने के जोखिम को बढ़ा देता है, जिसके कारण उतार (रीफ्लक्स) की संभावना बढ़ जाती है जहां पर मूत्रवाहनी में मूत्र वापस जा कर गुर्दे तक पहुंच जाता है। जबकि गर्भवती महिला में स्पर्शोन्मुख जीवाणुमेह का जोखिम नहीं होता है, लेकिन यदि जीवाणुमेह उपस्थित है तो गुर्दा संक्रमण का जोखिम 25-40% तक बढ़ जाता है।[९] इस प्रकार यदि मूत्र परीक्षण, लक्षणों की अनुपस्थिति में भी, संक्रमण के चिह्नों को दर्शाये तो उपचार की संस्तुति की जाती है।सेफालेक्सिन या नाइट्रोफ्यूरैन्टॉएन का आम तौर पर उपयोग किया जाता है क्योंकि इनको गर्भावस्था के दौरान सुरक्षित समझा जाता है।[३९] गर्भावस्था के दौरान गुर्दा संक्रमण के परिणामस्वरूप समय-पूर्व जन्म या प्री-एक्लेम्पशिया (गर्भावस्था के दौरान उच्च रक्तचाप और गुर्दे की खराबी की एक अवस्था जिसके कारण सीज़र्स की जरूरत पड़ सकती है) हो सकता है।[९]
सन्दर्भ
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग घ ङ साँचा:cite journal
- ↑ अ आ इ ई उ ऊ ए ऐ साँचा:cite journal
- ↑ अ आ इ ई उ साँचा:cite journal
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग घ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ अ आ इ ई उ ऊ साँचा:cite journal
- ↑ अ आ इ ई साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ इ ई उ ऊ ए साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ Infectious Disease, Chapter Seven, Urinary Tract Infections स्क्रिप्ट त्रुटि: "webarchive" ऐसा कोई मॉड्यूल नहीं है। from Infectious Disease Section of Microbiology and Immunology On-line. By Charles Bryan MD. University of South Carolina. This page last changed on Wednesday, April 27, 2011
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ साँचा:cite book
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ साँचा:cite book
- ↑ साँचा:cite book
- ↑ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ साँचा:cite book
- ↑ साँचा:cite journal
- ↑ अ आ इ साँचा:cite journal
- ↑ साँचा:cite web
- ↑ अ आ इ साँचा:cite journal
- ↑ अ आ साँचा:cite book
- ↑ अ आ साँचा:cite book
- ↑ साँचा:cite book
- ↑ साँचा:cite journal