उच्च रक्तचाप
| उच्च रक्तचाप वर्गीकरण एवं बाह्य साधन | |
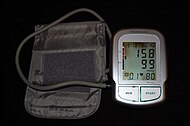
| स्वचालितभुजा रक्तचापमापी, जिसमें सिस्टोलिक रक्तचाप 158mmHg, डायस्टोलिक रक्तचाप 99 mmHg एवं हृदय-गति 80प्रति मिनट दर्शित है। | |
| आईसीडी-९ | 401.x |
| ओएमआईएम | 145500 |
| डिज़ीज़-डीबी | 6330 |
| मेडलाइन प्लस | 000468 |
| ईमेडिसिन | med/1106 साँचा:eMedicine2 साँचा:eMedicine2 |
| एम.ईएसएच | D006973 |
(HTN) हाइपरटेंशन या उच्च रक्तचाप, जिसे कभी कभी धमनी उच्च रक्तचाप भी कहते हैं, एक पुरानी चिकित्सीय स्थिति है जिसमें धमनियों में रक्त का दबाव बढ़ जाता है। दबाव की इस वृद्धि के कारण, रक्त की धमनियों में रक्त का प्रवाह बनाये रखने के लिये दिल को सामान्य से अधिक काम करने की आवश्यकता पड़ती है। रक्तचाप में दो माप शामिल होती हैं, सिस्टोलिक और डायस्टोलिक, जो इस बात पर निर्भर करती है कि हृदय की मांसपेशियों में संकुचन (सिस्टोल) हो रहा है या धड़कनों के बीच में तनाव मुक्तता (डायस्टोल) हो रही है। आराम के समय पर सामान्य रक्तचाप 100-140 mmHg सिस्टोलिक (उच्चतम-रीडिंग) और 60-90 mmHg डायस्टोलिक (निचली-रीडिंग) की सीमा के भीतर होता है। उच्च रक्तचाप तब उपस्थित होता है यदि यह 90/140 mmHg पर या इसके ऊपर लगातार बना रहता है।
हाइपरटेंशन प्राथमिक (मूलभूत) उच्च रक्तचाप तथा द्वितीयक उच्च रक्तचाप के रूप में वर्गीकृत किया जाता है। 90-95% मामले "प्राथमिक उच्च रक्तचाप" के रूप में वर्गीकृत किये जाते हैं, जिसका अर्थ है स्पष्ट अंतर्निहित चिकित्सीय कारण के बिना उच्च रक्तचाप।[१] अन्य परिस्थितियां जो गुर्दे, धमनियों, दिल, या अंतःस्रावी प्रणाली को प्रभावित करती हैं, शेष 5-10% मामलों (द्वितीयक उच्च रक्तचाप) का कारण होतीं हैं।
हाइपरटेंशन स्ट्रोक, मायोकार्डियल रोधगलन (दिल के दौरे), दिल की विफलता, धमनियों की धमनी विस्फार (उदाहरण के लिए, महाधमनी धमनी विस्फार), परिधीय धमनी रोग जैसे जोखिमों का कारक है और पुराने किडनी रोग का एक कारण है। धमनियों से रक्त के दबाव में मध्यम दर्जे की वृद्धि भी जीवन प्रत्याशा में कमी के साथ जुड़ी हुई है। आहार और जीवन शैली में परिवर्तन रक्तचाप नियंत्रण में सुधार और संबंधित स्वास्थ्य जटिलताओं के जोखिम को कम कर सकते हैं। हालांकि, दवा के माध्यम से उपचार अक्सर उन लोगों के लिये जरूरी हो जाता है जिनमें जीवन शैली में परिवर्तन अप्रभावी या अपर्याप्त हैं।
वर्गीकरण
| वर्गीकरण (JNC7)[२] | सिस्टोलिक दबाव | डायस्टोलिक दबाव | ||
|---|---|---|---|---|
| mmHg | kPa | mmHg | kPa | |
| सामान्य | 90–119 | 12–15.9 | 60–79 | 8.0–10.5 |
| हाइपरटेंशन-पूर्व | 120–139 | 16.0–18.5 | 80–89 | 10.7–11.9 |
| चरण 1 हाइपरटेँशन | 140–159 | 18.7–21.2 | 90–99 | 12.0–13.2 |
| चरण 2 हाइपरटेंशन | ≥160 | ≥21.3 | ≥100 | ≥13.3 |
| पृथक सिस्टोलिक हाइपरटेंशन |
≥140 | ≥18.7 | <90 | <12.0 |
वयस्क
18 वर्ष या पुराने आयु वर्ग के लोगों में उच्च रक्तचाप को, स्वीकृत सामान्य मान से सिस्टोलिक और/या डायस्टोलिक रक्तचाप माप से लगातार उच्च रहने से (वर्तमान में 139 mmHg सिस्टोलिक, 89 mmHg डायस्टोलिक: तालिका देखें - वर्गीकरण (JNC7)) से परिभाषित किया जाता है। यदि मापांक 24 घंटे एम्ब्युलेंस या घर की निगरानी से लिये गये हैं, तो कम सीमांतर (135 mmHg सिस्टोलिक या 85 mmHg डायस्टोलिक) का उपयोग किया जाता है।[३] सामान्य सीमा में उच्च रक्तचाप के साथ जोखिम के सातत्य को दर्शाने के लिये, हाल ही में अंतर्राष्ट्रीय उच्च रक्तचाप दिशानिर्देश बनाये गये हैं जो उच्च रक्तचाप सीमा के नीचे बनाये गये हैं। JNC7 (2003)[२] हाइपरटेंशन शब्द को 120-139 mmHg सिस्टोलिक और/या 80-89 mmHg डायस्टोलिक रक्तचाप की परास के लिए उपयोग करता है, जबकि 140 mmHg सिस्टोलिक और 90 mmHg डायस्टोलिक दबाव को प्रतिभाग करने के लिये ESH - ECS (2007) के दिशा निर्देशों[४] और BHS IV (2004)[५] इष्टतम, सामान्य और उच्च सामान्य श्रेणियों का उपयोग करता है। उच्च रक्तचाप को निम्न रूप में भी उपवर्गीकृत करते हैं: JNC7 उच्च रक्तचाप चरण I, उच्च रक्तचाप चरण II और पृथक सिस्टोलिक रक्तचाप के रूप में भेद करता है। पृथक सिस्टोलिक रक्तचाप सामान्य डायस्टोलिक दबाव के साथ ऊंचे सिस्टोलिक दबाव के रूप में जाना जाता है और बुजुर्गों में आम है।[२] ESH - ESC (2007) के दिशा निर्देश[४] और BHS IV (2004),[५] उन लोगों के लिये एक तीसरे चरण (चरण III) का निर्धारण करते हैं जिनका सिस्टोलिक रक्तचाप 179mmHg या डायस्टोलिक दबाव 109 mmHg होता है। अगर दवाएं रक्तचाप को कम करके सामान्य स्तर तक नहीं लाती हैं तो उच्च रक्तचाप "प्रतिरोधी" के रूप में वर्गीकृत किया जाता है।[२]
नवजात शिशु तथा शिशु
नवजात शिशुओं में उच्च रक्तचाप दुर्लभ है और यह 0.2 से 3% तक नवजात शिशुओं में होता है। स्वस्थ नवजात में रक्तचाप नियमित रूप से नहीं मापा जाता है।[६] उच्च रक्तचाप, उच्च जोखिम वाले नवजात शिशुओं में अधिक आम है। गेस्टिटेशनल उम्र, पोस्टकॉन्सेप्शनल उम्र और जन्म के समय वजन जैसे कारकों को ध्यान में रख कर यह तय किया जाता है कि किसी नवजात शिशु में रक्तचाप सामान्य है अथवा नहीं।[६]
बच्चे और किशोर
बच्चों और किशोरों (उम्र, लिंग और जातीयता के आधार पर 2-9%) में उच्च रक्तचाप काफी सामान्य रूप में होता है[७] तथा खराब स्वास्थ्य की लंबी अवधि के जोखिम के साथ जुड़ा हुआ होता है।[८] अब यह सिफारिश की जाती है कि तीन साल की उम्र से अधिक बच्चों में नियमित चिकित्सा देखभाल के समय रक्तचाप की जांच की जानी चाहिये। कई दौरों के पश्चात इस बात की पुष्टि की जाती है कि किसी बच्चे में उच्च रक्तचाप के लक्षण हैं।[८] बचपन में उम्र के साथ रक्तचाप बढ़ जाता है और बच्चों में उच्च रक्तचाप को औसत सिस्टोलिक या डायस्टोलिक रक्तचाप की तीन या चार बार की माप के औसत के हिसाब से तथा बच्चे के लिंग, उम्र व ऊंचाई के लिये उपयुक्त मान की 95 प्रतिशतता के बराबर या उच्चतर निर्धारित किया जाता है। बच्चों में पूर्व-हाइपरटेंशन को सिस्टोलिक या डायस्टोलिक रक्तचाप की 90 प्रतिशतता के बराबर या अधिक लेकिन 95 प्रतिशतता से कम पर माना जाता है।[८] किशोरों में, आम तौर पर उच्च रक्तचाप और पूर्व-उच्चरक्तचाप का निदान वयस्क मापदंड का उपयोग कर वर्गीकृत किया जाता हैं।[८]
संकेत एवं लक्षण
उच्च रक्तचाप शायद ही कभी कोई लक्षण दिखाता है और आमतौर पर इसकी पहचान स्क्रीनिंग के माध्यम से होती है या जब इससे असंबंधित स्वास्थ्य समस्या के लिए देखभाल जरूरत पड़ती है। उच्च रक्तचाप से पीड़ित कुछ लोग सिरदर्द (विशेष रूप से सिर के पिछले हिस्से में और सुबह) तथा साथ ही चक्कर आने की, वर्टिगो टिनिटस (कान में गूंज या फुसफुसाहट की आवाज़), दृष्टि परिवर्तन तथा बेहोशी की शिकायत करते हैं।[९]
शारीरिक परीक्षण में, उच्च रक्तचाप का शक तब होता है जब ऑप्थेल्मोस्कोपी का उपयोग करते हुये आंखों के पीछे की ओर ऑप्टिक फंडस की जांच के समय हाइपरटेंसिव रेटिनोपैथी का पता चलता है।[१०] प्रतिष्ठित रूप से, उच्च रक्तचाप से ग्रस्त रेटिनोपैथी में परिवर्तन की गंभीरता को I से IV तक की श्रेणी में वर्गीकृत किया जाता है, हालांकि इसके अधिक हल्के प्रकारों का एक दूसरे से भेद करना मुश्किल हो सकता है।[१०] ऑप्थेल्मोस्कोपी के निष्कर्ष यह संकेत भी दे सकते हैं कि कोई व्यक्ति कितने लंबे समय तक उच्च रक्तचाप से ग्रसित रहा है।[९]
द्वितियक उच्च-रक्तचाप
कुछ अतिरिक्त संकेत और लक्षण द्वितियक उच्च-रक्तचाप, का संकेत दे सकते हैं जो किसी पहचान योग्य कारणों जैसे गुर्दे की बीमारियों या अंतःस्रावी रोग के के कारण होने वाला उच्च-रक्तचाप है। उदाहरण के लिए, छाती और पेट का फूलना, ग्लूकोज असहिष्णुता, चाँद मुखाकृति, "बफैलो हंप" और बैंगनी धारियां कुशिंग सिंड्रोम का संकेत देते हैं।[११] थायराइड रोग और अतिकायता भी उच्च रक्तचाप का कारण हो सकते हैं और इनके विशिष्ट लक्षण और संकेत होते हैं।[११] पेट की आवाज़ वृक्क धमनी का रोग (गुर्दे की आपूर्ति धमनियों का संकुचन) का संकेत हो सकता है। पैरों में रक्तचाप में कमी या जांघ की धमनियों के स्पंदन में विलंब या अनुपस्थिति, महाधमनी निसंकुचन (हृदय से बाहर निकलते ही महाधमनी का संकुचन) का संकेत हो सकती है। वह उच्च रक्तचाप जो सिर दर्द, धुकधुकी, पीलापन और पसीने के साथ व्यापक रूप से घटता बढ़ता है फियोक्रोमोसाइटोमा (अधिवृक्क ग्रंथि के एक संवहनी ट्यूमर) के संदेह का संकेत माना जाना चाहिए।[११]
उच्च रक्तचाप संबंधित संकट
गंभीर रूप से उच्च रक्तचाप (180 सिस्टोलिक या 110 डायास्टोलिक के बराबर या अधिक, कभी कभी घातक या त्वरित उच्च रक्तचाप कहा जाता है) "उच्च रक्तचाप संबंधी संकट" के रूप में सन्दर्भित किया जाता है। इन स्तरों से ऊपर का रक्तचाप, जटिलताओं के उच्च जोखिम का संकेत देता है। इस श्रेणी में रक्तचाप से ग्रसित लोगों के साथ कोई लक्षण नहीं भी हो सकता है, लेकिन ऐसे लोगों को सिरदर्द (22% मामलो में)[१२] या चक्कर आने की शिकायत किये जाने की संभावना आम लोगों से अधिक होती है।[९] उच्च रक्तचाप से ग्रस्त संकट के अन्य लक्षणों में, देखने की क्षमता में गिरावट या हृदय की विफलता के कारण सांसो का फूलना या गुर्दे की विफलता के कारण सामान्य बेचैनी का एहसास शामिल हो सकते हैं।[११] उच्च रक्तचाप से ग्रस्त संकट से ग्रस्त अधिकांश लोगों का रक्तचाप ऊंचा होता है, लेकिन अचानक वृद्धि के लिए अतिरिक्त कारण भी हो सकते हैं।[१३]
"उच्च रक्तचाप संबंधी आपात स्थिति", जिसको पहले "घातक उच्च रक्तचाप" कहा जाता था, तब होती है जब गंभीर रूप से ऊंचे रक्तचाप के परिणाम स्वरूप एक या एक से अधिक अंगों में प्रत्यक्ष क्षति के प्रमाण मिलते हैं। इस क्षति में मस्तिष्क में सूजन और शिथिलता के कारण होने वाला उच्च रक्तचाप से ग्रस्त एन्सेफोलोपेथी, शामिल हो सकता है जो सिर दर्द और चेतना के परिवर्तित स्तर द्वारा इसे पहचाना जाता है। रेटिना के पापेलोडेमा और बुध्न संबंधी हेमरेज और धीमा स्राव लक्ष्य अंग क्षति के अन्य संकेत हैं। सीने में दर्द हृदय की मांसपेशीय क्षति (जो रोधगलन को बढ़ावा दे सकता है) या कभी-कभी महाधमनी विच्छेदन, महाधमनी की भीतरी दीवार में फटन का संकेत हो सकता है। श्वास की कमी, खाँसी, कफ और खून से सने हुये थूक की समस्या फेफड़े की एडीमा के लक्षण हैं। यह स्थिति, दिल के बाएं वेंट्रिकल की अक्षमता के कारण फेफड़े के ऊतकों में सूजन की है जो हृदय के बाएं वेंट्रिकल द्वारा फेफड़ों से धमनियों की प्रणाली में पर्याप्त रूप से रक्त पंप करने की अक्षमता है।[१३] गुर्दे की कार्य प्रणाली में तेजी से ह्रास (गुर्दे की तीव्र चोट) और माइक्रोएंजियोपैथिक हीमोलिटिक एनीमिया (रक्त कोशिकाओं का विनाश) भी हो सकती है।[१३] इन स्थितियों में, अंगों की क्षति को रोकने के लिये रक्तचाप में तेजी से कमी आवश्यक होती है।[१३] इसके विपरीत, इस बात का कोई सबूत नहीं है कि उच्च रक्तचाप संबंधी अत्यावश्कताओं में जहां पर लक्षित अंगों में क्षति के कोई साक्ष्य न मिले हों वहां पर रक्तचाप को तेजी से कम करने की आवश्यकता होती है। रक्तचाप की कमी में अति-आक्रामकता किसी जोखिम के बिना नहीं होती है।[११] उच्च रक्तचाप से संबंधित अत्यावश्कताओं में मुंह से खायी जाने वाली दवाओं के उपयोग से रक्तचाप को 24 से 48 घंटे में धीरे-धीरे कम करने की वकालत की जाती है।[१३]
गर्भावस्था
गर्भधारण के लगभग 8-10% मामलों में उच्च रक्तचाप की समस्या होती है।[११] गर्भावस्था में उच्च रक्तचाप की समस्या वाली महिलाओं में प्राथमिक उच्च रक्तचाप पहले से मौजूद होता है। गर्भावस्था में उच्च रक्तचाप पूर्व-एक्लंपशिया, का पहला संकेत हो सकता है जो कि गर्भावस्था की दूसरे आधे भाग की तथा प्रसव के कुछ हफ्तो बाद की गंभीर स्थिति है।[११] पूर्व एक्लंपशिया के निदान में बढ़ा रक्तचाप तथा मूत्र में प्रोटीन की उपस्थिति शामिल है।[११] पूर्व-एक्लंपशिया गर्भधारण के लगभग 5% मामलों में होता है और विश्व स्तर पर सभी मातृ मृत्यु के लगभग 16% मामलों के लिए जिम्मेदार होता है।[११] पूर्व-एक्लंपशिया बच्चों की मृत्यु का भी खतरा दोगुना कर देता है।[११] आमतौर पर पूर्व-एक्लंपशिया का कोई लक्षण नहीं होता हैं और यह नियमित जांच से ही पता चलता है। जब पूर्व-एक्लंपशिया के लक्षण होते हैं तो उनमें सबसे आम सिरदर्द, दृश्यता संबंधी गड़बड़ी (अक्सर "चमकती रोशनी"), उल्टी, अधिजठर (पेट के ऊपरी-मध्य भाग में) दर्द और एडेमा (सूजन) हैं। पूर्व-एक्लंपशिया कभी-कभी जीवन के लिए एक खतरनाक स्थिति एक्लंपशिया तक पहुंच जाती है। एक्लंपशिया एक उच्च रक्तचाप से संबंधित आपात स्थिति है इसमें कई गंभीर जटिलताएं शामिल हैं। इन जटिलताओं में दृष्टि का खोना, मस्तिष्क में सूजन दौरे या कंपकपी, गुर्दे की विफलता, फेफड़े का एडेमा और एक या अधिक रक्त वाहिकाओं में खून का जमना (रक्त के थक्के का विकार) शामिल हैं।[११][१४]
शिशु और बच्चे
नवजात शिशुओं और युवा शिशुओं में बढ़त में कमी, दौरे, चिड़चिड़ापन, ऊर्जा में कमी और साँस लेने में कठिनाई[१५] को उच्च रक्तचाप के साथ जोड़ कर देखा जा सकता है। बड़े शिशुओं और बच्चों में, उच्च रक्तचाप, सिरदर्द, अस्पष्ट चिड़चिड़ापन, थकान, बढ़त में कमी धुंधली दृष्टि, नकसीर फूटना, और चेहरे का पक्षाघात हो सकता है।[६][१५]
जटिलताएं
दुनिया भर में उच्च रक्तचाप, समय से पूर्व मृत्यु हेतु, रोका जा सकने वाला सबसे महत्वपूर्ण जोखिम कारक है।[१६] यह इस्केमिक हृदय रोग[१७] स्ट्रोक,[११] परिधीय संवहनी रोग,[१८] और अन्य हृदय रोगों जिसमें दिल की विफलता, महाधमनी धमनीविस्फार, ड्फ्यूस एथएरॉसक्लिरॉसेस और फुफ्फुसीय अन्त: शल्यता शामिल है, के जोखिम को बढ़ावा देता है।[११] उच्च रक्तचाप संज्ञानात्मक हानि, पागलपन और जटिल किडनी रोग के लिए एक जोखिम कारक है।[११] अन्य जटिलताओं में शामिल हैं:
- उच्च रक्तचापग्रस्त दृष्टि पटल विकृति
- उच्च रक्तचाप से ग्रस्त अपवृक्कता[१९]
कारण
प्राथमिक उच्च रक्तचाप
प्राथमिक (आवश्यक) उच्च रक्तचाप, उच्च रक्तचाप का सबसे आम रूप है, उच्च रक्तचाप के सभी मामलों में 90-95% यही होता है।[१] लगभग सभी समकालीन समाजों में, उम्र बढ़ने के साथ रक्तचाप बढ़ता है तथा बाद के जीवन में उच्च रक्तचाप से ग्रस्त होने का खतरा काफी बढ़ जाता है।[२०] जीन और पर्यावरणीय कारकों के एक जटिल मिलाप से उच्च रक्तचाप होता है। रक्तचाप पर हल्का प्रभाव डालने वाली कई आम जीनों की पहचान की गयी है[२१] साथ ही रक्तचाप पर अधिक प्रभाव डालने वाली कुछ दुर्लभ जीन भी पता चली हैं[२२] लेकिन उच्च रक्तचाप का आनुवंशिक आधार अभी भी बेहद कम समझा गया है। कई पर्यावरणीय कारक रक्तचाप को प्रभावित करते हैं। जीवन शैली से संबंधित कुछ कारक हैं जो रक्तचाप कम करते हैं जिनमें आहार में नमक की मात्रा कम करना,[२३] फल और कम वसा वाले उत्पादों को आहार में बढ़ाना (उच्च रक्तचाप को रोकने के लिये आहार संबंधी दृष्टिकोण (DASH आहार) शामिल हैं। व्यायाम,[२४] वजन घटाना[२५] और शराब का कम सेवन भी रक्तचाप कम करने में मदद करते हैं।[२६] अन्य कारकों जैसे तनाव,[२४] कैफीन की खपत,[२७] और विटामिन डी की कमी[२८] की संभावित भूमिका, कम स्पष्ट है। इंसुलिन प्रतिरोध, जो मोटापे में आम है और सिंड्रोम एक्स (या उपापचयी सिंड्रोम) का एक घटक है, भी उच्च रक्तचाप के लिए योगदान देने वाला माना जाता है।[२९] हाल के अध्ययनों से यह भी पता चला है कि प्रारंभिक जीवन की घटनाएं (उदाहरण के लिए, जन्म के समय कम वजन, धूम्रपान करने वाली माँ तथा स्तनपान की कमी) आवश्यक उच्च-रक्तचाप के लिये जोखिम कारक होती हैं।[३०] हालांकि, इन जोखिमों को वयस्कों में उच्च रक्तचाप की समस्या से जोड़ने वाले तंत्र अस्पष्ट हैं।[३०]
द्वितीयक उच्च-रक्तचाप
द्वितीयक उच्च रक्तचाप किसी पहचाने जा सकने वाले कारण का परिणाम है। गुर्दे का रोग उच्च रक्तचाप के द्वितीयक कारणों में सबसे आम है।[११] उच्च रक्तचाप, अंतःस्रावी स्थितियों जैसे कुशिंग सिन्ड्रोम, हाइपरथायराडिज्म (अतिगलग्रंथिता), हाइपोथायराडिज्म(अल्पगलग्रंथिता), एक्रोमिगेली, कॉन सिन्ड्रोम (अतिकायता) या हाइपरएल्डोस्टरोनिज्म (रक्त में एल्डोस्टरोन हार्मोन की अधिकता) तथा हाइपरपैराथायराइरॉडिज्म (अतिपरजीविता) या फियोक्रोमोसाइटोमा (एपाफ्राइन के अतिस्राव के कारण सतत उच्च रक्तचाप) के कारण भी हो सकता है।[११][३१] द्वितीयक उच्च रक्तचाप के अन्य कारणों में मोटापा, नींद के समय अल्पश्वसन, गर्भावस्था, महाधमनी का निसंकुचन, अत्यधिक लिकोरिस खपत और कुछ पर्चे वाली दवाएं, हर्बल उपचार और अवैध दवाएं शामिल हैं।[११][३२]
पैथोफिज़ियोलॉजी (रोग के कारण पैदा हुए क्रियात्मक परिवर्तन)
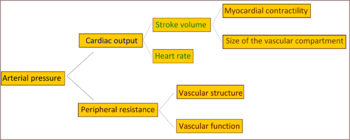
स्थापित मूलभूत उच्च रक्तचाप (प्राथमिक) वाले ज्यादातर लोगों में, कार्डियक आउटपुट सामान्य रहते हुये रक्त प्रवाह का बढ़ा हुआ प्रतिरोध (कुल परिधीय प्रतिरोध) उच्च दबाव के लिए जिम्मेदार होता है।[३३] इस बात के साक्ष्य है कि पूर्व-उच्चरक्तचाप या "सीमावर्ती उच्च रक्तचाप वाले कुछ युवा लोगों को उच्च कार्डियक आउटपुट, उच्च हृदय गति दर और सामान्य परिधीय प्रतिरोध होता है। इस स्थिति को हाइपरकाइनेटिक सीमावर्ती उच्च रक्तचाप कहा जाता है।[३४] इन व्यक्तियों के बाद के जीवन में स्थापित मूलभूत उच्च रक्तचाप के विशिष्ट लक्षणों का विकास हो जाता है क्योंकि उम्र के बढ़ने के साथ उनका कार्डियक आउटपुट गिर जाता है तथा परिधीय प्रतिरोध बढ़ जाता है।[३४] यह विवाद का विषय है कि यह पैटर्न उन सभी लोगों पर लागू होता है नहीं जिनमें अंततः उच्च रक्तचाप का विकास हो जाता है।[३५] स्थापित उच्च रक्तचाप में बढ़ा हुआ परिधीय प्रतिरोध मुख्य रूप से छोटी धमनियों और धमनिकाओं के संरचनात्मक संकुचन के कारण होता है।[३६] केशिकाओं की संख्या या घनत्व में कमी भी परिधीय प्रतिरोध में योगदान कर सकती है।[३७] उच्च रक्तचाप परिधीय नसों में लचीलेपन की कमी के साथ भी जुड़ा हुआ है,[३८]जो हृदय में रक्त की वापसी को बढ़ाने, हृदय प्रीलोड में वृद्धि कर सकता है और अंततः डायस्टोलिक असमान्यता का कारण बन सकता है। रक्त वाहिकाओं का सक्रिय संकुचन स्थापित मूलभूत उच्च रक्तचाप में भूमिका निभाता है या नहीं यह स्पष्ट नहीं है।[३९]
नाड़ी दबाव (सिस्टोलिक और डायस्टोलिक रक्तचाप के बीच अंतर) उच्च रक्तचाप वाले बुजुर्गों में अक्सर बढ़ जाता है। इस स्थिति में ऐसा सिस्टोलिक दबाव हो सकता है जो कि असामान्य रूप से उच्च हो, लेकिन डायस्टोलिक दबाव सामान्य या कम हो सकता है। इस स्थिति को पृथक सिस्टोलिक रक्तचाप कहा जाता है।[४०] बुजुर्ग लोगों में उच्च रक्तचाप या पृथक सिस्टोलिक उच्च रक्तचाप के साथ उच्च नाड़ी दबाव को बढ़ी हुयी धमनीय कठोरता द्वारा समझा जा सकता है जो आम तौर पर उम्र बढ़ने के साथ जुडा हुआ है और उच्च रक्तचाप के द्वारा और बिगड़ सकता है।[४१]
उच्च रक्तचाप में धमनियों की प्रणाली के भीतर देखे गये प्रतिरोध में वृद्धि के लिये कई तंत्रों को प्रस्ताविक किया गया है। अधिकांश साक्ष्य इन कारणों में से एक या दोनों की ओर इशारा करते हैं:
- गुर्दे द्वारा नमक और पानी से निपटने में अनियमितता, विशेष रूप से अंतः गुर्दा रेनिन - एंजियोटेनसिन प्रणाली की गड़बड़ियां।[४२]
- सहानुभूति तंत्रिका तंत्र की अनियमितताएं[४३]
ये तंत्र परस्पर अनन्य नहीं हैं और यह संभावना है कि मूलभूत उच्च रक्तचाप के ज्यादातर मामलों में दोनों कुछ हद तक जिम्मेदार हों। यह भी सुझाया गया है कि एंडोथेलियल असमान्यता (रक्त वाहिकाओं के अस्तर की शिथिलता) और संवहनी सूजन भी बढ़े हुये परिधीय प्रतिरोध और उच्च रक्तचाप में संवहनी क्षति के लिए योगदान कर सकते हैं।[४४][४५]
रोग के लक्षण
| प्रणाली | परीक्षण |
|---|---|
| गुर्दे संबंधी | सूक्ष्म मूत्र विश्लेषण, (प्रोटीनुरिया) प्रोटीनमेह, सीरम BUN (रक्त यूरिया नाइट्रोजन) और/या क्रेटनाइन |
| अंत: स्राव (एन्डोक्राइन) | सीरम सोडियम, पोटेशियम, कैल्शियम, TSH (थायराइड-उत्तेजक हॉर्मोन)। |
| मेटाबोलिक (चयापचयी) | निराहार रक्त ग्लूकोज, कुल कोलेस्ट्रॉल, HDL और LDL कोलेस्ट्रॉल, ट्राइग्लिसराइड्स |
| अन्य | हेमाटॉक्रिट, इलेक्ट्रोकार्डियोग्राम और छाती का रेडियोग्राफ़ |
| सूत्र: आंतरिक चिकित्सा के हैरिसन के सिद्धांत[४६] अन्य[४७][४८][४९][५०][५१] | |
उच्च रक्तचाप का निदान तब होता है जब रोगी लगातार उच्च रक्तचाप से पीड़ित होता है। परंपरागत रूप से,[३] निदान के लिये एक महीने के अंतराल पर तीन अलग रक्तदाबमापी माप की आवश्यकता होती है।[५२] उच्च रक्तचाप से ग्रस्त मरीजों के प्रारंभिक मूल्यांकन में पूर्ण इतिहास और शारीरिक परीक्षा शामिल है। 24 घंटे चल रक्तचाप मॉनीटर और घर पर रक्तचाप नापने वाली मशीनों की उपलब्धता के साथ, व्हाइट कोट उच्च रक्तचाप (व्हाइट कोट सिंड्रोम) वाले रोगियों के गलत निदान से बचने के महत्व ने प्रोटोकॉल में परिवर्तन कर दिया है। यूनाइटेड किंगडम में, वर्तमान में सबसे अच्छा अभ्यास चल माप के साथ एकल क्लीनिक पठन का फॉलोअप है। सात दिन की अवधि में घर पर रक्तचाप नापने वाली मशीनों के माध्यम से भी कम आदर्श रूप से फॉलोअप का पालन किया जा सकता है।[३]
जब एक बार उच्च रक्तचाप का निदान निश्चित हो जाता है, तो चिकित्सक, यदि उपस्थित हो तो जोखिम वाले कारकों और अन्य लक्षणों के आधार पर अंतर्निहित कारण की पहचान करने का प्रयास करते हैं। किशोरावस्था से पूर्व बच्चों में आमतौर द्वितीयक उच्च रक्तचाप अधिक होता है तथा अधिकतर मामले गुर्दे की बीमारियों से संबंधित होते हैं। किशोरों में प्राथमिक या मूलभूत उच्च रक्तचाप अधिक आम है इसके कई कारक है जिनमें मोटापा और उच्चरक्तचाप का पारिवारिक इतिहास शामिल हैं।[५३] द्वितीयक उच्च रक्तचाप के संभावित कारणों की पहचान करने के लिए तथा यह निर्धारित करने के लिये कि क्या उच्च रक्तचाप ने हृदय, आँखों तथा गुर्दे को क्षति पहुंचायी है, प्रयोगशाला परीक्षण भी किये जा सकते हैं। मधुमेह और उच्च कोलेस्ट्रॉल स्तर के लिए अतिरिक्त परीक्षण किये जाते हैं क्योंकि ये स्थितियां हृदय रोग के विकास के जोखिम का कारक हैं और इनके उपचार की आवश्यकता हो सकती है।[१]
सीरम क्रेटनाइन की माप गुर्दे की बीमारी की उपस्थिति का आंकलन करने के लिये की जाती है, जो या तो उच्च रक्तचाप का कारण या परिणाम हो सकता है। सीरम क्रेटनाइन अकेले ही ग्लोमेरूलर छनन दर को वास्तविकता से अधिक कर सकता हैं। हाल के दिशा निर्देश ग्लोमेरूलर छनन दर (eGFR) के आंकलन के लिये गुर्दा रोग में खुराक में संशोधन (MDRD) सूत्र जैसे भविष्यसूचक समीकरणों के उपयोग की वकालत करते हैं।[२] eGFR गुर्दे के प्रकार्य की एक ऐसी आधारभूत माप प्रदान कर सकता है जिसे गुर्दे के प्रकार्य पर कुछ उच्चरक्तचापरोधी दवाओं के दुष्प्रभावों पर नजर रखने के लिए इस्तेमाल किया जा सकता है। प्रोटीन के लिए मूत्र के नमूनों का परीक्षण भी गुर्दे की बीमारी के एक द्वितीयक सूचक के रूप में प्रयोग किया जाता है। इलेक्ट्रोकार्डियोग्राम परीक्षण (EKG/ECG) इस साक्ष्य को प्राप्त करने के लिये किया जाता है कि हृदय, उच्च रक्तचाप के कारण तनाव में है। यह हृदय की मांसपेशी (बाएं निलय में अतिवृद्धि) का मोटा होना भी दिखा सकता हैं या यह बता सकता है कि क्या हृदय को पहले कोई मामूली गड़बड़ी जैसे मूक दिल का दौरा हुआ है। हृदय की वृद्धि या हृदय की क्षति देखने के लिये छाती का एक्स-रे या इकोकार्डियोग्राम किया जा सकता है।[११]
रोकथाम
बहुत से लोग उच्च रक्तचाप से ग्रस्त हैं, लेकिन उनको इसका एहसास नहीं है।[५४] पूरी जनसंख्या के उच्च रक्तचाप के परिणामों को कम करने के लिए तथा उच्चरक्तचापरोधी दवा चिकित्सा की आवश्यकता को कम करने के लिये उपायों पर ध्यान देने की जरूरत है। रक्तचाप कम करने के लिए, दवाओं के माध्यम से उपचार शुरू करने से पहले जीवन शैली में परिवर्तन की सिफारिश की जाती हैं। उच्चरक्तचाप की प्राथमिक रोकथाम के लिये, ब्रिटिश उच्च रक्तचाप सोसायटी के 2004 के दिशानिर्देश[५४] निम्नलिखित जीवन शैली का प्रस्ताव करते हैं जो कि 2002 में अमेरिका के नेशनल हाई बीपी शिक्षा कार्यक्रम के द्वारा उल्लिखित निर्देशों के अनुरूप है:[५५]
- शरीर के वजन को सामान्य बनाये रखें (उदाहरण के लिए, शरीर वजन सूचकांक 20-25 किग्रा/मीटर2)।
- आहार में शामिल सोडियम की मात्रा <100 mmol / दिन तक सीमित रखें (<6 ग्राम सोडियम क्लोराइड या <2.6 ग्राम सोडियम प्रति दिन)।
- एरोबिक शारीरिक गतिविधि जैसे तेज चलना (≥ 30 मिनट प्रति दिन, सप्ताह में ज्यादातर दिनों में) नियमित रूप से अपनायें।
- शराब की खपत सीमित करें, पुरुषों के लिये अधिकतम 3 इकाई/दिन और महिलाओं के लिये अधिकतम 2 इकाई/दिन।
- आहार फलों और सब्जियों को अधिक से अधिक शामिल करें (जैसे, प्रति दिन कम से कम पांच भाग)।
प्रभावी जीवन शैली संशोधन भी रक्तचाप को उतना ही कम कर सकती है जितनी कि कोई रक्तचापरोधी दवा। दो या दो से अधिक जीवन शैली संशोधनों के संयोजन भी बेहतर परिणाम दे सकते हैं।[५४]
प्रबंधन
जीवन शैली में संशोधन
उच्च रक्तचाप के लिए इलाज का पहला प्रकार अनुमोदित बचाव जीवन शैली परिवर्तनों के समान ही हैं[५६] तथा इनमें आहार संबंधी परिवर्तन[५७], शारीरिक व्यायाम तथा वज़न में कमीं शामिल हैं। इन परिवर्तनों ने उच्च रक्तचाप से पीड़ित लोगों में महत्वपूर्ण तरीके से उच्च रक्तचाप को कम करके दिखाया है।[५८] अगर उच्च रक्तचाप इतना अधिक है कि औषध उपचार तुरंत करना सही होगा, तो भी जीवनशैली में परिवर्तन अनुमोदित है। उच्च रक्तचाप को कम करने के लिये बायोफीडबैक, तनाव मुक्ति या ध्यान जैसे मनोवैज्ञानिक तनाव को कम करने के लिये डिजाइन किये गये विभिन्न कार्यक्रमों का विज्ञापन किया जाता है। हालांकि, आम तौर पर वैज्ञानिक अध्ययन, इनके प्रभाव का समर्थन नहीं करते हैं क्योंकि अध्ययन आमतौर पर कम गुणवत्ता वाले हैं।[५९][६०][६१]
आहार परिवर्तन जैसे कम सोडियम आहार लाभदायक है। उच्च रक्तचाप वाले लोगों में और सामान्य रक्तचाप वाले लोगों में कॉकेशियन्स में एक लंबी अवधि (4 चार सप्ताह से अधिक) तक कम सोडियम आहार रक्तचाप को कम करने में प्रभावी है।[६२] इसके अलावा, DASH आहार, एक आहार जो बादाम आदि, साबुत अनाज, मछली, अंडा, फल और सब्जियों से भरपूर है, जिसे राष्ट्रीय हृदय, फेफड़े और रक्त संस्थान द्वारा प्रोत्साहित किया जाता है रक्तचाप कम करता है। योजना की एक प्रमुख विशेषता सोडियम की मात्रा सीमित करना है, हालांकि आहार पोटेशियम, मैग्नीशियम, कैल्शियम और प्रोटीन में भी समृद्ध है।[६३]
औषधियां
दवाओं के कई वर्ग, जिनको सामूहिक रूप से उच्चरक्तचापरोधी दवा के रूप में जाना जाता है, वर्तमान में उच्च रक्तचाप के इलाज के लिए उपलब्ध हैं। व्यक्ति के हृदय संबंधी (रोधगलन और स्ट्रोक के खतरे सहित) जोखिम और रक्तचाप पाठ का ध्यान रखते हुये दवाएं लिखी जाती है।[६४] यदि दवा से उपचार शुरू किया जाता है, तो राष्ट्रीय हृदय, फेफड़े और रक्त संस्थान के सातवें उच्च रक्तचाप (JNC-7) पर संयुक्त राष्ट्रीय समिति[२] की सिफारिश है कि चिकित्सक उपचार की प्रतिक्रिया पर निगरानी रखे तथा दवाओं से होने वाले प्रतिकूल प्रभावों का आंकलन करें। 5 mmHg रक्तचाप की कमी दौरे के खतरे को 34% से कम कर देती है तथा इस्केमिक हृदय रोग के जोखिम को 21% तक कम कर देता है। रक्तचाप में कमी पागलपन, दिल की विफलता और हृदय रोग से मृत्यु की संभावना को कम कर सकती हैं।[६५] अधिकतर लोगों के लिये उपचार का उद्देश्य रक्तचाप को 140/90 mmHg से कम करने का होना चाहिये तथा मधुमेह या गुर्दे की बीमारी से पीड़ित लोगों के लिये और कम होना चाहिये। कुछ चिकित्सा पेशेवर स्तरों को 120/80 mmHg के नीचे रखने की सलाह देते हैं।[६४][६६] यदि रक्तचाप लक्ष्य नहीं हासिल हो पाते हैं तो और अधिक उपचार की जरूरत होती है।[६७]
विभिन्न उपसमूहों के लिये दवा के चयन तथा उपचार के सर्वश्रेष्ठ निर्धारण पर दिशानिर्देश समय के साथ तथा देशों के आधार पर बदले हैं। सर्वश्रेष्ठ दवा पर विशेषज्ञों में सहमति नहीं है।[६८] आरंभिक उपचार के लिये कॉक्रन सहयोग, विश्व स्वास्थ्य संगठन और संयुक्त राज्य अमेरिका के दिशा निर्देश एक कम-खुराक वाली थियाज़ाइड आधारित डायूरेटिक को बेहतर मानते हैं।[६८][६९] ब्रिटेन के दिशानिर्देश 55 या अधिक उम्र के लोगों के लिये या तथा अफ्रीकी या कैरेबियन मूल के लिये कैल्शियम चैनल ब्लॉकर (CCB) पर जोर देते हैं। ये दिशानिर्देश एंजियोटेनसिन - परिवर्ती एंजाइम अवरोध (ACEI) को युवाओं के लिये वरीय प्रारंभिक उपचार के रूप में उपयोग किये जाने की सलाह देते हैं।[७०] जापान में, शुरुआत में निम्न दवाओं के छह वर्गों में से किसी एक के साथ: CCB, ACEI/ARB, थियाजिड डाइयूरेटिक्स, बीटा ब्लॉकर्स और अल्फा ब्लॉकर्स को उचित समझा जाता है। कनाडा में, पहले संभव विकल्प के रूप में अल्फा ब्लॉकर्स को छोड़कर इन सभी दवाओं की सिफारिश की गयी हैं।[६८]
दवाओं के संयोजन
बहुत से लोगों को उनके उच्च रक्तचाप को नियंत्रित करने के लिये एक से अधिक दवा की आवश्यकता होती है। JNC7[२] और ESH-ESC दिशा निर्देश[४], दो दवाओं के साथ इलाज शुरू करने की वकालत तब करते हैं जब रक्तचाप सिस्टोलिक 20 mmHg से अधिक या डायस्टोलिक लक्ष्य से 10 mmHg से अधिक है। पसंदीदा संयोजन रेनिन - एंजियोटेनसिन प्रणाली अवरोधक तथा कैल्शियम चैनल ब्लॉकर्स, या रेनिन - एंजियोटेनसिन प्रणाली प्रतिरोधक और डाइयूरेटिक्स के हैं।[७१] स्वीकार्य संयोजन में निम्नलिखित शामिल हैं:
- कैल्शियम चैनल ब्लॉकर्स तथा डाइयूरेटिक्स
- बीटा ब्लॉकर्स तथा डाइयूरेटिक्स
- डाईहाइड्रोपाइरिडाइन कैल्शियम चैनल ब्लॉकर्स और बीटा ब्लॉकर्स
- वेरापेमिल या डिल्शियाज़ेम साथ डाईहाइड्रोपाइरिडाइन कैल्शियम चैनल ब्लॉकर्स
अस्वीकार्य संयोजन निम्नलिखित हैं:
- गैर-डाईहाइड्रोपाइरिडाइन कैल्शियम (जैसे वेरापेमिल या डिल्शियाज़ेम) ब्लॉकर्स तथा बीटा ब्लॉकर्स
- दोहरी रेनिन एंजियोटेनसिन-प्रणाली (जैसे, एंजाइम प्रतिरोध रूपांतरण करने वाले एंजियोटेनसिन + एंजियोटेनसिन रिसेप्टर ब्लॉकर्स)
- रेनिन - एंजियोटेनसिन प्रणाली ब्लॉकर्स और बीटा ब्लॉकर्स
- बीटा ब्लॉकर्स और एड्रीनर्जिक-विरोधी दवाएं।[७१]
गुर्दे की गंभीर विफलता के एक उच्च जोखिम की संभावना के कारण, ACE अवरोधक या एंजियोटेनसिन II रिसेप्टर प्रतिपक्षी, एक डाइयूरेटिक और एक NSAID (चयनात्मक COX -2 प्रतिरोधक तथा गैर-निर्धारित दवाएं जैसे आइब्यूप्रोफेन सहित) के संयोजन से बचें। ऑस्ट्रेलियाई स्वास्थ्य साहित्य में इस संयोजन को बोलचाल की भाषा में "ट्रिपल व्हैमी" के रूप में जाना जाता है।[५६] दवाओं के दो वर्गों के निश्चित संयोजनों से युक्त गोलियाँ उपलब्ध हैं। जबकि वे सुविधाजनक हैं, वे उन लोगों के लिये सबसे अच्छी तरह से आरक्षित हैं जो लोग व्यक्तिगत घटकों पर स्थापित किये जाते हैं।[७२]
बुजुर्ग
60 और पुराने के आयु वर्ग के लोगों में मध्यम से गंभीर उच्च रक्तचाप का इलाज मृत्यु दर और हृदय संबंधी दुष्प्रभावों को कम करता है।[७३] 80 साल से अधिक उम्र के लोगों में उपचार संपूर्ण मृत्यु दर को महत्वपूर्ण रूप से कम नहीं प्रकट करता है, लेकिन हृदय रोग का खतरा कम कर देता है।[७३] अमरीका में थियाजिड डाईयूरेट पसंदीदा दवा है तथा अनुशंसित रक्त दाब लक्ष्य 140/90 मिमी Hg से कम है।[७४] संशोधित ब्रिटिश दिशा निर्देशों में, कैल्शियम चैनल ब्लॉकर पसंदीदा उपचार है जिसमें लक्ष्य क्लीनिक रीडिंग 150/90 mmHg से कम अथवा चल या घर रक्तचाप की निगरानी में 145/85 mmHg से कम है।[७०]
प्रतिरोधी उच्च रक्तचाप
प्रतिरोधी उच्च रक्तचाप वह उच्च रक्तचाप है जो कि एक साथ भिन्न उच्चरक्तचापरोधी दवा वर्गों से संबंधित तीन उच्चरक्तचापरोधी एजेंटों के उपयोग के बावजूद लक्षित रक्त दाब के ऊपर बना रहता है। प्रतिरोधी उच्च रक्तचाप के इलाज के लिए दिशानिर्देश ब्रिटेन[७५] और अमेरिका[७६] में प्रकाशित किया गया है।
संभावना
सन 2000 में, लगभग एक अरब लोगों को या दुनिया की वयस्क आबादी के लगभग 26% लोगों को उच्च रक्तचाप था।[७७] यह विकसित (333 मिलियन) और अविकसित (639 करोड़) दोनों प्रकार के देशों में आम था।[७७] हालांकि, क्षेत्रों के साथ इसकी दर भिन्न है जैसे ग्रामीण भारत में में 3.4% (पुरुष) और 6.8% (महिलाएं) की दर के साथ न्यूनतम और पोलैंड में 68.9% (पुरुष) और 72.5% (महिलाएं) की दर के साथ अधिकतम है।[७८]
सन 1995 में यह अनुमान लगाया गया था कि संयुक्त राज्य अमेरिका में 43 लाख लोगों को उच्च रक्तचाप था या वे उच्चरक्तचापरोधी दवा ले रहे थे। यह आंकड़ा लगभग 24 प्रतिशत वयस्क अमेरिकी आबादी का प्रतिनिधित्व करता है।[७९] संयुक्त राज्य अमेरिका में उच्च रक्तचाप की दरें बढ़ रहीं थीं और 2004 में 29% तक पहुंच गयीं।[८०][८१] सन 2006 में उच्च रक्तचाप ने 76 मिलियन अमरीकी वयस्कों (जनसंख्या का 34%) को प्रभावित किया हुआ था तथा अफ्रीकी अमेरिकी वयस्कों के 44% पर उच्च रक्तचाप दुनिया में उच्चतम दरों में से है।[८२] यह स्थानीय अमेरीकियों में आम और गोरे तथा मैक्सिकन अमरीकियों में कम आम है। दरें उम्र के साथ बढ़ रही हैं और दक्षिणपूर्वी अमरीका में अधिक हैं। उच्च रक्तचाप महिलाओं तथा कमजोर सामाजिक आर्थिक स्थिति वालों की तुलना में पुरुषों में अधिक आम है (हालांकि रजोनिवृत्ति इस अंतर को कम करती है)।[१]
बच्चे
बच्चों में उच्च रक्तचाप की दर बढ़ रही है।[८३] विशेष रूप से किशोरावस्था से पहले के बचपन के उच्चरक्तचाप द्वितीयक होते हैं, जो एक अंतर्निहित विकार के कारण हुआ करते हैं। बच्चों में उच्च रक्तचाप का सबसे आम (60-70%) कारण मोटापा, गुर्दे की बीमारी है। किशोरों में आमतौर पर प्राथमिक या मूलभूत उच्च रक्तचाप होता है, जो कुल मामलों का 85-95% के लिए जिम्मेदार है।[८४]
इतिहास
हृदय प्रणाली की आधुनिक समझ चिकित्सक विलियम हार्वे (1578-1657) के काम के साथ शुरू हुयी। हार्वे ने अपनी पुस्तक De motu cordis ("दिल और रक्त की गति पर") में रक्त के परिसंचरण का वर्णन किया है। अंग्रेज पादरी स्टीफन हेल्स ने 1733 में पहली बार रक्तचाप की माप को तैयार किया तथा प्रकाशित किया।[८५][८६] उच्च रक्तचाप का बीमारी के रूप में वर्णन अन्य लोगों के साथ, 1808 में थॉमस यंग तथा 1836 में रिचर्ड ब्राइट ने किया था।[८५] गुर्दे की बीमारी के साक्ष्य के बिना किसी व्यक्ति में उच्च रक्तचाप की पहली रिपोर्ट में फ्रेडरिक अकबर माहोमेद (1849-1884) द्वारा बनायी गयी थी।[८७] हालांकि, एक नैदानिक इकाई के रूप में उच्च रक्तचाप 1896 में अस्तित्व में आया जब रीवा - रोक्की स्किपयोने द्वारा कफ आधारित रक्तदाबमापी का 1896 में आविष्कार किया गया था।[८८] इस आविष्कार ने रक्तचाप को क्लिनिक में मापने में सक्षम किया था। सन् 1905 में, निकोलाई कोराटकॉफ ने कोराटकॉफ ध्वनियों की व्याख्या करके इस तकनीक को बेहतर किया, ये ध्वनियां वे हैं जिनको धमनी में स्टेथोस्कोप साथ उस समय परिश्रवित किया गया था, जबकि रक्तदाबमापी कफ पिचकाकर रखा गया था।[८६]
ऐतिहासिक रूप से "कठिन नाड़ी रोग" कहे जाने वाले रोग के उपचार में जोंकों के माध्यम से रक्त की मात्रा निकाल कर रक्त को कम किया जाता था।[८५] चीन के पीले सम्राट, कुरनेलियुस सेल्सस, गैलेन और हिप्पोक्रेट्स ने रक्त निकाले जाने की वकालत की।[८५] 19 वीं और 20 वीं शताब्दियों में, उच्च रक्तचाप के लिए प्रभावी औषधीय उपचार के संभव होने से पहले, तीन उपचार तौर तरीकों को कई दुष्प्रभावों के साथ इस्तेमाल किया जाता था। इन तौर तरीकों में सख्त सोडियम प्रतिबंध (उदाहरण के लिए, चावल आहार[८५]), सिम्पेथेक्टॉमी (सहानुभूति तंत्रिका तंत्र के कुछ हिस्सों का शल्य क्रिया द्वारा हटाना) और ज्वरोत्पादक चिकित्सा (किसी ऐसे पदार्थ को शरीर में दाखिल करना जो ज्वर पैदा करे, अप्रत्यक्ष रूप से रक्त दबाव को कम करना) शामिल है।[८५][८९] उच्च रक्तचाप के लिए पहला रसायन, सोडियम थायोसाइनेट, 1900 में इस्तेमाल किया गया था, लेकिन इसके कई दुष्प्रभाव थे और यह अलोकप्रिय था।[८५] द्वितीय विश्व युद्ध के बाद कई अन्य एजेंट विकसित किये गये। टेट्रामेथाइलअमोनियम क्लोराइड और उसके व्युत्पन्न हेक्सामेथोनियम, हाइड्रालज़ाइन और रेसरपाइन (औषधीय पौधे Rauwolfia serpentina से प्राप्त) सबसे लोकप्रिय और यथोचित रूप से प्रभावी थे। सबसे पहले और अच्छी तरह से सहन करने योग्य उपलब्ध मौखिक एजेंटों की खोज के साथ एक बड़ी सफलता हासिल हुयी थी। इनमें क्लोरोथियाज़ाइड, पहली थी, पहली थियाजाइड डाइयूरेट, जो एंटीबायोटिक सल्फेनिलामाइड से विकसित की गयी थी और 1958 में उपलब्ध हो गयी थी।[८५][९०] यह नमक उत्सर्जन में वृद्धि के साथ द्रव संचय को रोकने में सक्षम थी। अनुभवी प्रशासन द्वारा एक यादृच्छिक नियंत्रित परीक्षण प्रायोजित किया गया जिसने हाइड्रोक्लोरोथियाज़ाइड के साथ रेसरपाइन तथा हाइड्रालज़ाइन बनाम प्लासेबो की तुलना की गयी। अध्ययन जल्दी बंद कर दिया गया था क्योंकि एक उच्च रक्तचाप समूह जो उपचार नहीं प्राप्त कर रहा था उसमें उपचार प्राप्त कर रहे रोगियों की तुलना में कई जटिलताओं का विकास हो गया था और यह उनके उपचार को रोका जाना अनैतिक समझा गया था। यह अध्ययन कम रक्तचाप वाले लोगों के साथ जारी रखा गया पता चला कि इलाज से कम उच्च रक्तचाप वाले लोगों में भी हृदय संबंधी कारणों से मौत का खतरे में आधे से अधिक की कटौती हुयी।[९१] 1975 में, उस टीम को लस्कर विशेष लोक स्वास्थ्य पुरस्कार दिया गया था जिसने क्लोरोथियाज़ाइड विकसित किया था।[८९] इन अध्ययनों के परिणाम ने उच्च रक्तचाप के बारे में जनता में जागरूकता बढ़ाने के लिए और उच्च रक्तचाप के माप और इलाज को बढ़ावा देने के लिये सार्वजनिक स्वास्थ्य अभियानों के लिए प्रेरित किया। इन उपायों ने कम से कम टुकड़ों में ही सही लेकिन योगदान दिया और 1972 और 1994 के बीच स्ट्रोक और हृदय रोग में 50% गिरावट दिखायी दी।[८९]
समाज और संस्कृति
जागरूकता
विश्व स्वास्थ्य संगठन ने उच्च रक्तचाप को हृदय संबंधी मृत्यु के लिये मुख्य रूप से जिम्मेदार माना है। विश्व उच्च रक्तचाप लीग (WHL) जो कि 85 राष्ट्रीय उच्च रक्तचाप समाजों और लीगों का एक संघीय संगठन है, इस बात को मान्यता प्रदान करता है कि पूरी दुनिया के 50% से अधिक उच्च रक्त चाप से पीड़ित लोग उनकी स्थिति से अनजान हैं।[९२] इस समस्या के समाधान के लिए, WHL ने 2005 में उच्च रक्तचाप पर एक वैश्विक जागरूकता अभियान शुरू किया और प्रत्येक वर्ष 17 मई को विश्व उच्च रक्तचाप दिवस (WHD) मनाया जाना निर्धारित किया। पिछले तीन वर्षों में, WHD में और भी कई राष्ट्रीय सोसायटी शामिल हुईं और लोगों तक संदेश पहुंचाने की गतिविधियों में उन्होंने अभिनव प्रयास किये हैं। 2007 में, WHL में 47 सदस्य देशों की रिकॉर्ड भागीदारी थी। WHD के सप्ताह के दौरान, कई मीडिया और सार्वजनिक रैलियों के माध्यम से उच्च रक्तचाप के बारे में जागरूकता को बढ़ावा देने के लिये इन सभी देशों की स्थानीय सरकारों, पेशेवर समाजों, गैर सरकारी संगठनों और निजी उद्योगों के साथ भागीदारी की थी। इंटरनेट और टेलीविजन जैसे जन माध्यमों के उपयोग से 250 मिलियन से अधिक लोगों तक यह संदेश पहुंचाया गया। वर्ष दर वर्ष जैसे जैसे गति बढ़ रही है, WHL को विश्वास है कि लगभग अनुमानित उच्च रक्तचाप से पीड़ित सभी 1.5 अरब लोगों तक पहुँचा जा सकता है।[९३]
अर्थशास्त्र
उच्च रक्तचाप सबसे आम पुरानी चिकित्सा समस्या है जो संयुक्त राज्य अमेरिका में प्राथमिक स्वास्थ्य देखभाल प्रदाताओं के पास जाने का कारण है। अमेरिकन हार्ट एसोसिएशन के अनुमान के अनुसार 2010 में उच्च रक्तचाप की प्रत्यक्ष और अप्रत्यक्ष लागत 76.6 अरब डॉलर थी।[८२] संयुक्त राज्य अमेरिका में, उच्च रक्तचाप वाले लोगों में से 80% अपनी स्थिति के जानकार हैं और 71% कोई न कोई उच्चरक्तचापरोधी दवा ले रहे हैं। हालांकि, जानने वालों में से केवल 48% लोग उच्च रक्तचाप पर पर्याप्त रूप से अपनी स्थिति पर नियंत्रण रखते हैं।[८२] निदान, उपचार या उच्च रक्तचाप के नियंत्रण में अपर्याप्तता उच्च रक्तचाप के प्रबंधन के साथ समझौता कर सकती है।[९४] स्वास्थ्य देखभाल प्रदाता रक्तचाप पर नियंत्रण प्राप्त करने में कई बाधाओं का सामना करते हैं जिनमें रक्तचाप लक्ष्य को हासिल करने के लिये कई दवाएँ लेने में प्रतिरोध शामिल है। लोगों को दवा संबंधी समय-सारणी का पालन करने और जीवनशैली में परिवर्तन की चुनौतियों का सामना करना पड़ता है। बहरहाल, रक्तचाप लक्ष्यों की प्राप्ति संभव है। रक्तचाप कम करना उन्नत चिकित्सा देखभाल के साथ जुड़ी लागत को महत्वपूर्ण रूप से कम कर देता है।[९५][९६]
सन्दर्भ
- ↑ अ आ इ ई साँचा:cite journal
- ↑ अ आ इ ई उ ऊ ए साँचा:cite journal
- ↑ अ आ इ साँचा:cite book सन्दर्भ त्रुटि:
<ref>अमान्य टैग है; "NICE127 full" नाम कई बार विभिन्न सामग्रियों में परिभाषित हो चुका है - ↑ अ आ इ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ अ आ इ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ इ ई साँचा:cite journal
- ↑ अ आ इ साँचा:cite book
- ↑ अ आ साँचा:cite journal
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग घ ङ च छ ज साँचा:cite book
- ↑ साँचा:cite journal
- ↑ अ आ इ ई उ साँचा:cite journal
- ↑ साँचा:cite web
- ↑ अ आ साँचा:cite web
- ↑ साँचा:cite web
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ The International Consortium for Blood Pressure Genome-Wide Association Studies. Genetic variants in novel pathways influence blood pressure and cardiovascular disease risk. Nature 2011; 478: 103–109 doi:10.1038/nature10405
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ Dickinson HO, Mason JM, Nicolson DJ, Campbell F, Beyer FR, Cook JV, Williams B, Ford GA. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials. J Hypertens. 2006; 24:215-33.
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ Mesas AE, Leon-Muñoz LM, Rodriguez-Artalejo F, Lopez-Garcia E. The effect of coffee on blood pressure and cardiovascular disease in hypertensive individuals: A systematic review and meta-analysis. Am J Clin Nutr. 2011, 94:1113-26.
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ Dluhy RG, Williams GH. Endocrine hypertension. In: Wilson JD, Foster DW, Kronenberg HM, eds. Williams Textbook of Endocrinology. 9th ed. Philadelphia, Pa: WB Saunders; 1998:729-49.
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ साँचा:cite journal
- ↑ अ आ इ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ साँचा:cite web
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite web
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite web
- ↑ साँचा:cite journal
- ↑ अ आ इ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ साँचा:cite web
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite web
- ↑ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ सन्दर्भ त्रुटि:
<ref>का गलत प्रयोग;pmid7607734नाम के संदर्भ में जानकारी नहीं है। - ↑ साँचा:cite journal
- ↑ अ आ इ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ अ आ इ ई उ ऊ ए ऐ साँचा:cite journal
- ↑ अ आ साँचा:cite journal
- ↑ साँचा:cite book
- ↑ साँचा:cite book
- ↑ अ आ इ सन्दर्भ त्रुटि:
<ref>का गलत प्रयोग;Dustanनाम के संदर्भ में जानकारी नहीं है। - ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal
- ↑ साँचा:cite journal